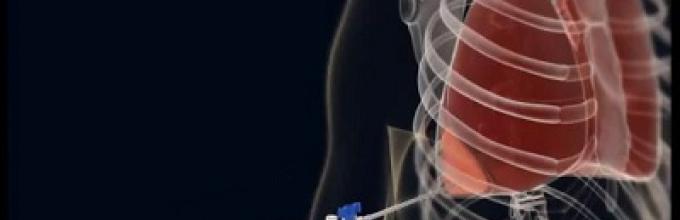
நுரையீரல் துடிப்பு பெரும்பாலும் ஒரு நோயறிதல் துத்தநாகம் ஆகும். ஒரு விதியாக, இது பல்வேறு நோய்களில் திரவத்தை திரட்டுகிறது, உதாரணமாக, நுரையீரல் கட்டி, இதய எடை உள்ள, காசநோய் அல்லது ஊடுருவலில். இந்த உண்மை புல்லரிப்பு துளையிடுவதற்கான அடிப்படையாகும். இந்த குழாயில் உள்ள திரவ நிலை, கதிர்வீச்சு அல்லது அல்ட்ராசவுண்ட் மூலம் தட்டல் மூலம் தீர்மானிக்கப்படுகிறது பிளௌரல் குழி. புணர்புழை, ஊடுருவி இரத்தம் மற்றும் ஊடுருவல் ஆகியவற்றுடன் செயல்முறைக்கு நேரடி அறிகுறிகளும் உள்ளன.
புருஷர் துன்புறுத்தல். தொழில்நுட்பம்
நோய் அறிகுறி அறையில் அல்லது நோயாளியின் வார்டுகளில் கண்டறியும் புல்லுருப்பு நோயாளி நிர்வகிக்கப்படும், நடைமுறையில், நோயாளி பின்வாங்கிய கைகளில் உட்கார்ந்து நிலையை எடுத்துக்கொள்கிறார். எந்த நோயறிதல் துடிப்பு பெரும்பாலும் சிகிச்சை நடவடிக்கைகள் முடிவடைகிறது, அதாவது குழி இருந்து நோயியல் உள்ளடக்கங்களை முழுமையான நீக்கம், ஒரு கிருமி நாசினிகள் ஒரு கிருமி நாசினிகள் மற்றும் நுண்ணுயிர் எதிர்ப்பு மருந்துகள் மூலம் சலவை. ஹீமொத்தொராக்கின் விஷயத்தில், வடிகால் அமைப்பு தன்னியக்க இரத்தத்தை தயாரிப்பதற்காக அமைப்புடன் மேற்கொள்ளப்படுகிறது. புல்வெளியின் உள்ளடக்கத்தின் முதல் பகுதியை டாக்டர் பார்வைக்கு, முழுமையான, விரிவான தகவலைப் பெற, உள்ளடக்கங்களை சைட்டாலஜிகல், உயிர்வேதியியல் மற்றும் பாக்டீரியா ஆராய்ச்சிக்கு அனுப்பப்படுகிறார்.
புருஷர் துன்புறுத்தல். சாத்தியமான சிக்கல்கள்
செயல்முறைக்கு மருத்துவர் இருந்து சிறப்பு திறன்கள் தேவை, மற்றும் இன்னும் சரியான அணுகுமுறை மூலம், நோயாளி கையாளுதல் செயல்முறை போது பல்வேறு சிக்கல்களை அனுபவிக்க கூடும். இது mediastinum, tachycardia, சரிவு ஒரு கூர்மையான இடப்பெயர்ச்சி இருக்கலாம். அத்தகைய நிகழ்வைத் தவிர்ப்பதற்காக, நோயாளியின் நிலைமையை மருத்துவர் கவனமாக கண்காணிக்க வேண்டும்.
ஒரு புல்லுருவின் நோக்கம் என்ன?
எந்த ஆரோக்கியமான நபரின் தூய குழிவில் எப்போதும் சுமார் 50 மில்லி திரவமாகும். நுரையீரல்கள் மற்றும் தூக்கத்தின் நோய்கள் தூண்டுதலின் இலைகளுக்கு இடையே ஒரு வீங்கிய அல்லது அழற்சியற்ற திரவம் உருவாகிறது என்ற உண்மைக்கு வழிவகுக்கும். நோயாளியின் நிலை மோசமாகி வருவதால், இது புளூரௌன்ட் துளையிடல் போது நீக்கப்பட்டது. திரவம் சிறியதாக இருந்தால், நோயாளி நோய் கண்டறியும் துடிப்புக்கு உட்பட்டிருப்பார் என்று அர்த்தம், இது அசாதாரண செல்கள் இருப்பதை தீர்மானிக்க உதவுகிறது மற்றும் திரட்டப்பட்ட திரவத்தின் தன்மையை தீர்மானிக்க உதவுகிறது.
புல்லுருப்புக்கு தயார் செய்தல்
பளபளப்பான துளையிடல் அமைப்பானது இருபது-கிராம் சிரிஞ்ச், 7-10 செ.மீ நீளமும், 1-1.2 மி.மீ. விட்டம் மற்றும் ஒரு செங்குத்தாக சாய்ந்த முனை கொண்டது, இது ஒரு ரப்பர் குழாயுடன் சிமெண்ட்ஸுடன் இணைக்கப்பட்டுள்ளது. புளூருள் குழிக்குள் நுழைவதைத் தடுக்க, ஒரு சிறப்பு பக்கப்பட்டி வைக்கப்படுகிறது. இரண்டு முதல் மூன்று குழாய்களின் தொகுப்பை ஆராய்ச்சிக்காக துல்லியமாக அனுப்ப வேண்டும், அவற்றுடன் கூடுதலாக, நீங்கள் சாமர்த்தியங்கள், தண்டுகள், பருத்தி, மற்றும் ஆல்கஹால், அயோடின், கொல்லி மருந்து மற்றும் நோயாளியின் மயக்கத்தினால் ஒரு மலட்டுத் தட்டு வேண்டும்.
நியூமேதோர்ஸுடன் ப்ளூரரல் துளைத்தல்
தன்னிச்சையான நியூமேோட்டோடெக்ஸ் என்பது புல்லுருப்புக்கு ஒரு நேரடி அறிகுறியாகும். இந்த கையாளுதலுக்கான நுட்பம் வழக்கமான வழியிலிருந்து வேறுபட்டது அல்ல, தவிர, நிமோனோடெராக்சில் தவிர, காற்று ஒரு சிரிஞ்ச் அல்லது பிட்ரோரோஸ்பிரேட்டரில் பற்றவைக்கப்படும் துளையிலிருந்து வெளியேற்றப்படுகிறது. உட்செலுத்தலின் போது காற்று வளர்ச்சியுடன் தொடர்ந்து பளபளப்பான குழிக்குள் நுழையும். எந்த தலைகீழ் வடிகால் இல்லை என்பதால், துளைக்கு பிறகு குழாய்க்கு எந்த முனையையும் பயன்படுத்த முடியாது, ஆனால் காற்று வடிகால் விடப்படுகிறது. நோயாளியின் புல்லுருப்பு அறுவை சிகிச்சை அறுவை சிகிச்சையில் அவசரமாக மருத்துவமனையில் சேர்க்கப்பட வேண்டும் என்பதை மறந்துவிடாதீர்கள்.
நோயெதிர்ப்பு மற்றும் சிகிச்சையளிக்கும் நோக்கங்களுக்காக பாலூட்டும் துர்நாற்றம் மேற்கொள்ளப்படுகிறது.
புளூ துளையிடுதலின் முறைகள்
நோயாளி இயக்க மேஜை மீது அல்லது படுக்கையில், அவரது கைகள் படுக்கையில் அட்டவணை மீது நிலைப்பாடு உள்ளது. நோயாளிக்கு அடுத்து ஒரு மருத்துவ நிபுணர் இருக்க வேண்டும். நிலைமை எதிர்பாராத சரிவு மறுவாழ்வு நடவடிக்கைகளை அமல்படுத்த வேண்டும் என்பதால், மலரில் செயல்முறை செய்ய அனுமதி இல்லை.
புல்லுருப்பு துளைக்கு முன் Premedication பொதுவாக தேவை இல்லை. கடுமையான வலி மற்றும் இருமல், ஒரு மயக்க மருந்து ஊடுருவி அறிவுறுத்தப்படுகிறது. துன்புறுத்துதலின் போது அமைதியான நடத்தை மற்றும் நோயாளியின் சுவாசம் சிக்கல்களின் ஆபத்தை குறைக்கிறது. ஒரு ஆண்டிசெப்டிக் கரைசல் மற்றும் மலடி சலவை மூலம் பிரித்தெடுக்கும் அறுவை சிகிச்சை துறையில் சிகிச்சையின் பின்னர், மார்பு சுவர் திசுக்களின் உள்ளூர் ஊடுருவல் மயக்கமருந்து செய்யப்படுகிறது. ஒரு ஊசி ஆழம் ஒரு நம்பகமான வழிகாட்டி ஒரு இடுப்பு உள்ளது, இது ஒரு அடர்த்தியான மறைமுகமாக தடையாக உணர்ந்தேன். அதை விட்டு வெளியேறினேன் மற்றும் ஊசி மேல் விளிம்பில் மேலே ஊடுருவி, அதை திசுக்கள் ஊடுருவி, intercostal இடத்தில் மேற்கொள்ளப்படுகிறது. ஊசி மேல் விளிம்பிலிருந்து 1 செமீ விட ஆழமான ஊசி தள்ள வேண்டாம். எபிரெயின் நுனியில் இருந்து தூரிகைக்கு 8 மி.மீ. நீண்டகால வீக்கத்தால் உருவான அடுக்கு மாடுகளின் மீது அடுக்குகள், இணைப்பு திசு மூழ்கி, மயக்க மருந்து மூலம் ஊடுருவி அவசியம் இல்லை. ஷாவாரா விலா எலும்புகளிலிருந்து தூரிகை குழிக்கு 0.5-2.0 செமீ மற்றும் அதற்கு அதிகமான தூரத்தை அதிகரிக்கிறது. ஒரு இருமல் அல்லது உள்ளூர் மயக்க மருந்து போது மருந்து சுவை உணர்தல் நுரையீரலில் ஊசி ஊடுருவல் குறிக்கிறது. இந்த விஷயத்தில், குறிப்பிட்ட மருத்துவ சூழ்நிலையைப் பொறுத்து, நீங்கள் மற்றொரு இடத்தைத் தேர்வு செய்ய வேண்டும் அல்லது புளூஷனல் துளைப்பை செய்ய மறுக்க வேண்டும். உள்ளூர் ஊடுருவல் அனஸ்தீசியாவை நடத்திய பிறகு, 2 முதல் 4 நிமிடங்களுக்கு இடைநிறுத்தம் நல்லது. நோயாளி உடல் நிலையை மாற்ற முடியாது. ஒரு அடாப்டர் குழாய் அல்லது ஒரு ஊசி மூலம் இணைக்கப்படும் ஒரு ஊசி, சிறுநீரகத்தின் மேல் விளிம்புக்கு மேலே உள்ள பிளௌரல் குழிக்குள் சிறிது சக்தியுடன் செருகப்படுகிறது. சிறுநீரகத்தின் கீழ் விளிம்பின் கீழ் ஒரு ஊசியை அறிமுகப்படுத்துதல், நரம்பியக் குழாய்களின் பாதிப்புக்குரிய ஆபத்தை அதிகரிக்கிறது மற்றும் நரம்பு இரத்தப்போக்கு ஏற்படுகிறது, ஏனென்றால் நரம்புக்குரிய மூட்டுப் பன்றியின் கீழ் விளிம்பு கீழ் இருந்து நீட்டிக்க கூடும். அந்த நேரத்தில் ஊசி பிள்ள் குழிக்குள் நுழையும் போது, தோல்வியின் உணர்வு தோன்றுகிறது, இது மூழ்கிய கோடுகளின் முன்னால் மேலும் உச்சரிக்கப்படுகிறது. காற்று மற்றும் திரவ வெப்பநிலை. நுரையீரல் துளையின் போது பெறப்பட்ட திரவம் பாக்டீரிய, சைட்டாலஜிக்கல், உயிர்வேதியியல் ஆய்வுகள் செய்ய இயக்கப்பட்டது. நோயாளியின் உணர்வுகள் மற்றும் புறநிலைத் தரவுகளால் ஆற்றப்பட்ட திரவம் அனுமதிக்கப்படும் அளவு: துடிப்பு பண்புகள், இரத்த அழுத்தம், சுவாச விகிதம். மார்பு வலி, இருமல், திகைப்பூட்டுதல் மற்றும் இரத்த அழுத்தம் குறைதல் ஆகியவை கையாளுதலை நிறுத்துவதற்கு சமிக்ஞைகள் ஆகும். இது மூர்க்கத்தனமான உட்செலுத்துதலின் முழுமையான அகற்றத்திற்காக போராட வேண்டும். சீழ்ப்பகுதியின் உற்சாகம் பிறகு, எப்பிமிமா குழி ஒரு கிருமி நாசினி தீர்வு கழுவி, dioxidine தீர்வுகளை உட்செலுத்தப்படும். பிப்ரன் மூட்டைகளை, இரத்தக் குழாய்களும், தடிமனான நச்சுத்தன்மையும் இருப்பது ஊசியின் மூடல் மற்றும் உமிழ்நீர், இரத்தம் ஆகியவற்றின் அபாயத்தை சுட்டிக்காட்டியுள்ளது. இந்த நிகழ்வில், புரோட்டோலிடிக் நொதி அல்லது ஃபைபிரினோலிடிக் மருந்து அறிமுகப்படுத்த முடிக்க அறிவுறுத்தப்படுகிறது. 12-24 மணிநேரங்களில் மீண்டும் மீண்டும் புல்லுருப்பு செய்யப்படுகிறது.
புளூஷனல் ஊசி அல்லது எதிர் திசையில் ஆழமாக ஊடுருவிப் போடுவதை நிறுத்துவதற்கு, ஊசி துளைக்கும் போது ஊசிக்கு ஒரு ஊசி விண்ணப்பிக்க வேண்டும், இது பிளௌரல் குழிக்குள் ஊடுருவி, தோல் நிறத்தில் ஒரு மலட்டு வெப்பமடைதலைப் பயன்படுத்துகிறது.
புளூ துளையிடுதலின் சிக்கல்கள்
1. மயக்கம், சரிவு. ஒரு உள்ளூர் மயக்கமருந்து மற்றும் அவசர அழுத்தம் காரணமாக ஏற்படும் வீழ்ச்சியுடன் அவர்கள் எழும். அழுத்தம் குறைவு பி.சி.சி மற்றும் வாஸ்குலார் படுக்கையின் அளவைப் பொறுத்து ஒரு பொருத்தமற்ற நிலைக்கு வழிவகுக்கிறது. உடனடியாக பற்பல துணுக்குகளை நிறுத்துவது அவசியம், நோயாளி கிடைமட்டமாக வைக்க வேண்டும். பிராடி கார்டேரியா, அரோபின் மற்றும் கார்டியோடோனிக் மருந்துகள் நிர்வகிக்கப்படுகின்றன. தொடர்ந்து ஹைபோடென்ஷன் நரம்புகள் மருந்துகள் protivoshokovogo நடவடிக்கை.
6. ஊடுருவலுக்கு முன்பு அடையாளம் காண முடியாத, பொதுவாக அதிர்ச்சிகரமான குடலிறக்கம் காரணமாக புல்லுருவி உள்ள ஒரு வெற்று உறுப்பு (வயிறு, பெருங்குடல் மற்றும் சிறு குடல்) காயம். அவசரகால தொல்லுயிர் அழற்சி, வெற்று உறுப்பு மற்றும் டயபிராக்மேடிக் குடலிறக்கத்தின் சுவர்களில் உள்ள குறைபாட்டின் நீக்கம் காண்பிக்கப்பட்டுள்ளது.
மருத்துவ நடைமுறையில், துணுக்குகள் அடிக்கடி பயன்படுத்தப்படுகின்றன, இவை உள் உறுப்புகளை ஆய்வு செய்வதற்கும் அவற்றில் இருக்கும் உள்ளடக்கங்களை பகுப்பாய்வு செய்வதற்கும் இலக்காகின்றன. இது பெறப்பட்ட பொருள் பற்றிய விரிவான ஆய்வு நடத்தவும் துல்லியமான கண்டறிதலை செய்யவும் இது உதவுகிறது. கூடுதலாக, துன்புறுத்தலானது நோயுற்ற உடலில் நேரடியாக மருத்துவ மருந்துகளை உட்செலுத்துவதன் மூலம் விரைவான மற்றும் திறமையான சிகிச்சைக்கு அனுமதிக்கிறது, மேலும் அது அதிகப்படியான திரவத்தை அல்லது விமானத்திலிருந்து நீக்குகிறது.
புருஷர் துன்புறுத்தல் வயிற்று அறுவை சிகிச்சை மிகவும் பொதுவான கையாளுதல் உள்ளது. இது ஒரு துளை. மார்புக்கூட்டிற்குள் நோய் கண்டறிதல், நோய்களின் தீவிரத்தன்மை மற்றும் பொருத்தமான சிகிச்சை ஆகியவற்றை தீர்மானிக்கவும்.
சந்திப்புக்கான அடையாளங்கள்
இந்த கையாளுதலுக்கான அறிகுறிகளும் நுரையீரலுக்கு அருகில் அமைந்துள்ள புளூத் குழிக்குள் திரவம் அல்லது காற்று திரண்டு வரும் நோய்கள் ஆகும். இதன் விளைவாக, நுரையீரலின் அழுத்தம் ஏற்படுகிறது மற்றும் நோயாளி சுவாசிக்க கடினமாகிறது. தூண்டுதல் குழாயின் ஒரு துளையிடுதலுக்கான நோய்கள் பின்வருமாறு: நோய்த்தடுப்பு ஊடுருவல், ஹைட்ரோடோராக்ஸ், நியூமேதோர்ஸ், சந்தேகப்பட்ட புல்ரல் கட்டி, காசநோய், மற்றும் பல.
நோயாளி தயாரித்தல்
எந்தவொரு மருத்துவ முறையையும் போலவே, புளூரின் பகுதியும் அதன் சாத்தியமான சிக்கல்களால், நோயாளிகளில் ஒரு குறிப்பிட்ட பயத்தை ஏற்படுத்துகிறது. ஆகையால், நோயாளி முதலில், இந்த செயல்முறைக்கு உளவியல் ரீதியாக தயாரிக்கப்பட வேண்டும், நேர்மறையான முறையில் அமைத்துக்கொள்ள வேண்டும். நர்ஸ் பெரிதும் நடந்து, நோயாளிக்கு மரியாதை காட்ட வேண்டும், அவரை பெயர் மற்றும் patronymic அவரை அழைக்க. நேர்காணலின் போது, இந்த பரிசோதனையின் அவசியம் என்ன என்பதைப் பொறுத்து நோயாளி புரிந்து கொள்ள வேண்டும், என்னென்ன காட்சியில் இது நடைபெறும். நோயாளி நனவாக இருந்தால், இந்த கையாளுதலுக்கு அவரது எழுத்துப்பூர்வ ஒப்புதல் பெற அவசியம்.
அதன் பிறகு, premedication செய்யப்படுகிறது, அதாவது, மயக்க மருந்து நோயாளி தயாரித்தல். இது அனஸ்தீசியாவியலின் ஒரு பரிசோதனை, மருந்துகள் அறிமுகம், தூக்க மாத்திரைகள், டிரான்விலைசர்ஸ், ஆண்டிஹிஸ்டமைன்கள் ஆகியவை உணர்ச்சி ரீதியிலான பதட்டத்தை நிவர்த்தி செய்வதற்கும், மயக்க மருந்து சமயத்தில் பயன்படுத்தப்படும் ஒவ்வாமை எதிர்விளைவுகளை தடுக்கவும் இது அடங்கும். புல்லர் துடிப்புக்கான தயாரிப்பு என்பது நோயாளியின் இரத்த அழுத்தம் மற்றும் துடிப்பு ஆகியவற்றின் அளவையும் ஆகும்.
நடைமுறைகளை நிறைவேற்றுதல்
செயல்முறை துவங்குவதற்கு முன், நர்ஸ் தனது நடத்தைக்கு அவசியமான எல்லாவற்றையும் தயாரிக்க வேண்டும்: ஒரு மலட்டு அட்டவணை, மலட்டு கருவி, மற்றும் மருத்துவர் கைகளை கையாளுவதற்கு மற்றும் மலட்டு ஆடைகளை அணிந்து கொள்ள உதவுங்கள். கூடுதலாக, செவிலியர் பொறுப்பு நியமிக்கப்பட்ட நேரத்தில் சிகிச்சை அறையில் நோயாளி வழங்க உள்ளது. புல்வெளியின் துண்டின் கையாளுதலின் போது நோயாளி ஒரு உட்கார்ந்த நிலையில் இருக்க வேண்டும், மருத்துவரிடம் திரும்பவும், அவரது கைகள் மேஜையில் இருக்க வேண்டும், ஆனால் நடைமுறையில் ஒரு கைக்குரிய இடைவெளியை விரிவுபடுத்த வேண்டும். பெரும்பாலும் கடுமையான சூழ்நிலைகளில், நோயாளிகள் சூடான நிலையில் இருக்கும் போது கையாளுதல் முடியும்.
இந்த நடைமுறை ஒரு நடைமுறை மற்றும் வார்டு செவிலியர் ஈடுபடுத்துகிறது, யார் மருத்துவர் தேவையான உதவி வழங்கும். இது துவங்குவதற்கு முன், துளைப்பான் தளம் ஒரு அயோடின் தீர்வு மற்றும் குளோரேஹெக்ஸின் தீர்வுடன் கிருமி நீக்கம் செய்யப்பட்டு, பின்னர் ஒரு மலட்டு துடைப்பால் உலர்த்தப்படுகிறது. 0.5% நொக்கெயின் ஒரு தீர்வுடன், தோல் மயக்கமருந்து செய்யப்படுகிறது. கையாளுதலுக்கு, ஊசி துளைகளுக்கு ஒரு ஊசி மற்றும் மெல்லிய ஊசி பயன்படுத்தப்படுகிறது, இது ஒரு ரப்பர் தொட்டியின் உதவியுடன் ஊசிக்கு இணைக்கப்பட்டுள்ளது. நடைமுறையின் போது தூய நுரையீரலில் நுழைவதைத் தடுக்க ஒரு கிளிப் உள்ளது.
நோயைப் பொறுத்து ஒரு டாக்டரால் செய்யப்படும் துடிப்பு: இரண்டாம் அல்லது மூன்றாவது இடைவெளியில் இடைவெளியில் இருந்து காற்று அகற்றப்பட்டாலோ அல்லது ஏழாவது அல்லது எட்டாவது இடைவெளியில் இருந்து அகற்றப்படும் போது, அதிலிருந்து அதிகப்படியான திரவத்தை அகற்ற வேண்டும், ஆனால் அவசியம் இல்லை நரம்பு முடிவுகளைத் தொடவும். இரண்டாவது ஹைபோகோண்ட்ரியம் மேலே ஊசி அறிமுகம் இலக்கை அடைய முடியாது, அது திரவ அளவு மேலே இருக்கும். குறைந்த ஊசி வேலைவாய்ப்பு அடிவயிற்று உறுப்புகளுக்கு ஆபத்தான சேதம் ஆகும்.
சுழற்சியில் இருந்து மெதுவாக இயக்கங்கள் காற்று மற்றும் திரட்டப்பட்ட திரவத்தை அகற்றும். குருதி நுரையீரலில் சிக்குண்டில் காணப்பட்டால், அதேபோல் நோயாளியின் இருமல், கையாளுதல் நிறுத்தப்படும். தூக்கத்திலிருந்து திரவத்தை சேகரித்தபின், இது ஒரு மலட்டு வறண்ட பாத்திரத்தில் வைக்கப்படுகிறது. துளையிடல் தளத்தில், அவர்கள் தோல் கொண்டு தங்கள் விரல்களை கசக்கி, கவனமாக ஊசி நீக்க மற்றும் ஒரு மலட்டு tampon மற்றும் ஒரு மலட்டு துடைக்கும் ஒரு மது தீர்வு இந்த பகுதியில் செயல்படுத்த. கடுமையான சந்தர்ப்பங்களில், அவசரக் கவனிப்புக்காக, அவ்வப்போது புத்துயிர் பெறுவதற்கு ஊசி அகற்றப்படவில்லை.
இந்த நடைமுறையின் முடிவில், ஆய்வகம் புளூரின் பகுதியின் உள்ளடக்கங்களை பகுப்பாய்வு செய்கிறது. நுரையீரல் துடிப்பு உள்ள எந்த மருத்துவ தலையீடும், தொழில்முறை நடத்தை கூட, tachycardia, mediastinal dislocation, சரிவு, நுரையீரல் துளையிடல், pleura உள்ள கல்லீரல் இரத்தப்போக்கு, நனவு இழப்பு, வலிப்புத்தாக்கங்கள் வடிவத்தில் பல்வேறு சிக்கல்கள் ஏற்படலாம். எனவே, நோயாளியின் நிலைமையை கவனமாக கண்காணிக்க வேண்டியது அவசியம், எனவே அவசியமானால், சீக்கிரம் இறுக மூடி, அறுவைச் சிகிச்சையை நிறுத்துங்கள். ஒரு பற்பல துளையிட்ட பிறகு, நோயாளியை ஒரு மருத்துவமனையில் ஒரு மருத்துவமனைக்கு கொண்டு செல்லப்பட்டு, இன்னும் ஒரு நாளுக்கு மருத்துவர்களின் மேற்பார்வையில் இருக்க வேண்டும்.
புருஷர் துன்புறுத்தல்
புல்லர் துளையிடல் தோராக்கோசென்சிஸ், புரோரோரெசெசிஸ் என்பது ஒரு நடைமுறையாகும், இதன் மூலம் மார்பு மற்றும் தூக்கம் ஆகியவை ஒரு வெற்று ஊசி மூலம் துளையிடப்பட்டு, நோயறிதல் மற்றும் சிகிச்சை நோக்கங்களுக்காக பயன்படுத்தப்படுகின்றன.
அடையாளங்கள் மற்றும் முரண்பாடுகள்
புல்லுருப்புக்கு பின்வரும் குறிப்புகள் உள்ளன:
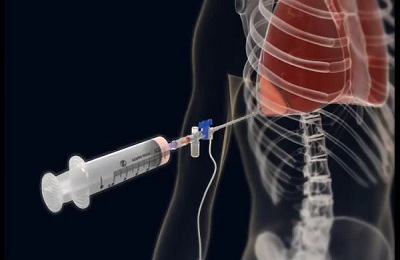
ஒரு புல்லுருவானது, இரத்தம், காற்று, சீழ் ஆகியவற்றின் இருப்பைத் தீர்மானிக்க உதவுகிறது, இதனால் அவற்றை வெளியேற்றுகிறது. இது நுரையீரலை நேராக்க மற்றும் ஆராய்ச்சிக்கான ஒரு உயிரியல்பு எடுத்துக்கொள்ளும் ஒரு வாய்ப்பையும் வழங்குகிறது. கூடுதலாக, நுண்ணுயிர் எதிர்ப்பிகள், சீழ்ப்பெதிர்ப்பிகள், ஹார்மோன் மற்றும் எதிர் மருந்துகள் உட்செலுத்தப்படுகின்றன.
நோயாளி நிமோனோடெராக்சைக் கொண்டிருந்தாலும் கூட அதன் செயல்பாட்டின் தேவை ஏற்படுகிறது, ஆனால் நோயாளி மயக்க நிலையில் இருக்கும்போது செயல்படுத்துவது சிக்கலானது.
ஆனால் சில முரண்பாடுகள் உள்ளன:
எமது வாசகர்களில் பலர் இருமல் மற்றும் மூச்சுக்குழாய் அழற்சி, நிமோனியா, ஆஸ்துமாவுக்கான ஆஸ்துமா, தந்தை ஜார்ஜ் மடாலய சேகரிப்பு மூலம் காசநோய் தீவிரமாக பயன்படுத்தப்படுகிறது. இது 16 ஐ கொண்டுள்ளது மருத்துவ தாவரங்கள், இது நாள்பட்ட இருமல், மூச்சுக்குழாய் அழற்சி மற்றும் இருமல் ஆகியவற்றால் புகைபிடிக்கப்படுவதால் மிகவும் உயர்ந்த திறன் கொண்டது.
- நோயாளி நழுவுகிறார்.
- இரத்தக் கசிவு சீர்குலைவு.
- நடைமுறையின் தளத்தின் தோலின் நேர்மையை மீறுவதாகும்.
- புருவம் தோல் புண்கள்.
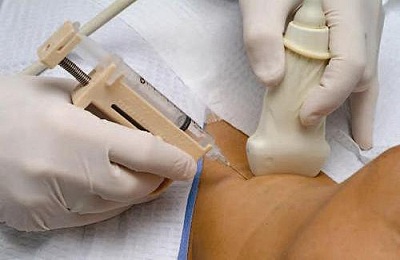 பெண்களுக்கு குழந்தை பருவத்திலும், தாய்ப்பால் கொடுப்பதிலும் அதிகமான எடை (130 கிலோ மற்றும் அதற்கு மேற்பட்ட) முன்னிலையில், இதய மற்றும் இரத்த நாளங்களின் இதய நோயாளிகளுக்கு புளூட்டிக்கான துளையிடுதலுக்காக நோயாளிகளுக்கு ஒரு மருத்துவரால் நிர்ணயிக்கப்பட வேண்டும்.
பெண்களுக்கு குழந்தை பருவத்திலும், தாய்ப்பால் கொடுப்பதிலும் அதிகமான எடை (130 கிலோ மற்றும் அதற்கு மேற்பட்ட) முன்னிலையில், இதய மற்றும் இரத்த நாளங்களின் இதய நோயாளிகளுக்கு புளூட்டிக்கான துளையிடுதலுக்காக நோயாளிகளுக்கு ஒரு மருத்துவரால் நிர்ணயிக்கப்பட வேண்டும்.
சில பயத்தின் செயல்முறை, இந்த காரணத்திற்காக நோயாளிக்கு நோயாளிக்குத் தயார் செய்ய வேண்டியது அவசியம். மருத்துவர் இந்த நுட்பத்தின் நன்மைகள் மற்றும் அதன் செயல்பாட்டின் முறையை விளக்குகிறார், முடிந்தால், நோயாளி செயல்முறைக்கு ஒப்புதல் எழுதுகிறார்.
நோயாக்கியின் அறிமுகத்திற்கு முன்னர் நோயாளியின் புல்லுருப்புத் துடிப்புக்கான தயாரிப்பு உடனடியாக நடைபெறுகிறது: நோயாளியின் பரிசோதனை, அழுத்தம், துடிப்பு ஆகியவற்றைப் பரிசோதித்தல். ஒவ்வாமை முன்னிலையில், கூடுதல் மருந்துகள் அதை தடுக்க அறிமுகப்படுத்தப்படுகின்றன.
தொழில்நுட்பம்
செயல்முறைக்கு பின்வரும் கருவிகள் தேவைப்படுகின்றன:

நோயாளியை கீழே தள்ளி, உடல் சற்று சாய்ந்து, மேஜையில் அல்லது நாற்காலியின் பின்பகுதியில், மிகவும் கடினமான சூழ்நிலையில் சாய்ந்து - பொய் பேசுகிறது. பொதுவாக, ஏழாவது மற்றும் எட்டாவது இடுப்புக்கு இடையில், அல்லது மூன்றாவது மற்றும் மூன்றாவது விலாசங்களுக்கு இடையில், துளையிடும் அல்லது ஸ்காபுலார் வரிசையில் துளையிடுவது - காற்று அகற்றுவதற்கு. துளையிடும் தளம் அயோடின் மற்றும் க்ளோரோஹெக்டைன், நொவோகெயின் அனெஸ்டீஷீஸின் தீர்வுடன் சிகிச்சையளிக்கப்படுகிறது.
நீங்கள் சிங்க்டிஸ்ட் பிஸ்டனின் சிறிய அளவு, நோயாளியின் கையாளுதலின் செயல்பாட்டில் குறைந்த அனுபவம், குறிப்பாக இது குழந்தையின் உடலைப் பாதிக்கும் என்று நீங்கள் அறிந்து கொள்ள வேண்டும்.
நடைமுறைக்கு, ஒரு ஊசி மற்றும் ஒரு ஊசி பயன்படுத்தப்படுகின்றன, இது ஒரு ரப்பர் குழாயின் பங்களிப்புடன் சிங்கிரியுடன் இணைக்கப்படுகிறது; காற்றுக்குத் தடையாக காற்றிலிருந்து காற்றைத் தடுக்க இது ஒரு கிளிப் உள்ளது. நரம்புகள் மற்றும் நரம்பு மண்டல தமனி ஆகியவற்றை பாதிக்கக் கூடாது, இது மிகவும் ஆபத்தானது, ஏனென்றால் அது ரத்தத்தைத் தடுக்க மிகவும் கடினம் என்பதால், ஒரு சிறுகுறிப்பு நேரடியாக இடுப்புக்கு மேல் விளிம்பில் உள்ளது. ஊசி மிகவும் கவனமாக செருகப்பட வேண்டும், இதனால் வயிற்று உறுப்புகளுடன் அல்லது திரவ திரட்சியைத் தவிர்ப்பதற்குத் திரவம் அல்லது காற்று வெளியேற்றப்பட வேண்டிய இடத்தில் துல்லியமாக ஊடுருவிச் செல்ல வேண்டும்.
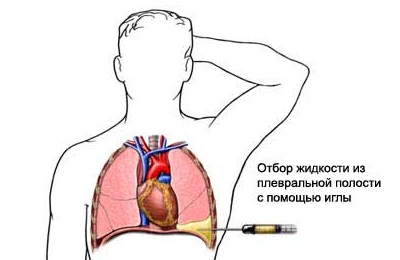 ஊசி மெதுவாக மற்றும் படிப்படியாக அழுகிய நொவோகான் அறிமுகப்படுத்தப்பட்டது. ஊசி தசைகள் மற்றும் மென்மையான திசுக்கள் வழியாக கரைந்து செல்லும் போது, ஊசி வலுவாக கடந்து செல்கிறது, அந்த நேரத்தில் ஊசி நுரையீரலை கடந்து பளிங்குக் குழிக்குள் நுழையும் போது, அது அமைதியாக செல்கிறது மற்றும் எதுவும் தடுக்கிறது என்று உணர்கிறது.
ஊசி மெதுவாக மற்றும் படிப்படியாக அழுகிய நொவோகான் அறிமுகப்படுத்தப்பட்டது. ஊசி தசைகள் மற்றும் மென்மையான திசுக்கள் வழியாக கரைந்து செல்லும் போது, ஊசி வலுவாக கடந்து செல்கிறது, அந்த நேரத்தில் ஊசி நுரையீரலை கடந்து பளிங்குக் குழிக்குள் நுழையும் போது, அது அமைதியாக செல்கிறது மற்றும் எதுவும் தடுக்கிறது என்று உணர்கிறது.
சிரிஞ்ச் பிஸ்டன் மெதுவாக மீண்டும் இழுக்க ஆரம்பித்து, அதன்மூலம் பிளௌசல் குழுவின் "தேவையற்ற திணிப்பு" வெளியே இழுக்கிறது: இரத்த, சீழ், காற்று, எலுமிச்சை (எலுமிச்சை). இது நுரையீரல் துளையின் விளைவு பற்றிய முக்கிய புரிதல் ஆகும், இது நோயறிதலுக்கு முக்கியமாகும்.
பின்னர் ஒரு செலவழிப்பு ஊசலாட்டத்தின் ஊசி மறுபயன்பாட்டுக்கு பதிலாக மாற்றப்படும், இது தடிமனாக இருக்கும். அவளுக்கு, அடாப்டர் நன்றி, மின்சார பம்ப் குழாய் இணைக்கப்பட்டு மற்றும் புளூரல் குழி மீண்டும் நுழைக்கப்படுகிறது, ஆனால் மயக்க மருந்து. மின்சாரம் பம்ப் செயல்பாட்டின் காரணமாக வெளியீட்டின் வெளியீடு அதிகமானது.
இந்த வழியில், காற்று மற்றும் திரவ தூசி இருந்து நீக்கப்படும், ஆனால் ஒரு இரத்த நுரை சிரிஞ்சியில் தோன்றும் அல்லது நோயாளி இருமல் தொடங்கும் போது, செயல்முறை குறுக்கிடப்படுகிறது.
கையாளுதல் முடிவடைந்தவுடன், துளையிடல் மண்டலம் விரல்களால் சுருக்கப்படுகிறது, ஊசி மெதுவாக எட்டப்படுகிறது மற்றும் தோல் ஆல்கஹால் ஒரு தீர்வைக் கொண்டு கிருமி நீக்கம் செய்யப்படுகிறது, ஒரு மலட்டுத் தசையம் மேல் சரிசெய்யப்படுகிறது. ஆபத்தான நோயாளிகள் அவசரகால மறுமலர்ச்சி செய்யக்கூடிய ஒரு ஊசி இல்லை. புல்லுருவி துளையிடுதலின் நுட்பம் பளிங்குக் குழாயின் உள்ளடக்கத்தைப் பற்றிய ஒரு ஆய்வுடன் முடிவடைகிறது.
சாத்தியமான சிக்கல்கள்
அத்தகைய அறுவை சிகிச்சையின் போது, சிறு தவறுகள் கூட டாக்டரால் செய்யப்பட்டால், புல்லுருவின் சில சிக்கல்கள் ஏற்படலாம், உதாரணமாக:

நுரையீரல் காயம் ஏற்பட்டால், நோயாளி இருமல், மற்றும் வாயில் மருந்து அறிமுகத்துடன், பொருத்தமான சுவை உருவாகும். இரத்தப்போக்கு தொடங்குமாயின், இரத்தத்தை ஊசலாடுவது. ஒரு மூளையதிர்ச்சி ஃபிஸ்துலா உருவாக்கம் போது, நோயாளி கூட இருமல் பாதிக்கப்படுகின்றனர் தொடங்குகிறது.
பார்வை இழப்பைக் குறிக்கும் பெருமூளை எல்போலிஸின் வளர்ச்சியுடன், நோயாளி சில சந்தர்ப்பங்களில், மயக்க நிலையில் இருக்கலாம். ஒரு ஊசி வயிற்றில் ஊடுருவிச் செல்லும்போது, அதன் உள்ளடக்கங்கள் சிங்கரையில் தோன்றும், அல்லது காற்று நுழையும்.
 மேலே உள்ள அறிகுறிகளில் குறைந்த பட்சம் ஒன்று தோன்றினால், ஊசி செல்கிறது, நோயாளி அவரது முகத்தில் முகம் காட்டுகிறார். அறுவை சிகிச்சை மூலம் ஒரு அவசர தலையீடு தேவை, மற்றும் நரம்பியல் நோயாளிகள் மற்றும் resuscitator மயக்கத்தில் இருந்தால். ஆயினும், இந்த நுட்பத்தை நீங்கள் செய்யாவிட்டால் விளைவுகள் மிகவும் கடுமையானதாக இருக்கலாம், நோயாளியின் உயிருக்கு அச்சுறுத்தல் ஏற்படலாம், பின்னர் நுரையீரல் அகற்றப்பட வேண்டும்.
மேலே உள்ள அறிகுறிகளில் குறைந்த பட்சம் ஒன்று தோன்றினால், ஊசி செல்கிறது, நோயாளி அவரது முகத்தில் முகம் காட்டுகிறார். அறுவை சிகிச்சை மூலம் ஒரு அவசர தலையீடு தேவை, மற்றும் நரம்பியல் நோயாளிகள் மற்றும் resuscitator மயக்கத்தில் இருந்தால். ஆயினும், இந்த நுட்பத்தை நீங்கள் செய்யாவிட்டால் விளைவுகள் மிகவும் கடுமையானதாக இருக்கலாம், நோயாளியின் உயிருக்கு அச்சுறுத்தல் ஏற்படலாம், பின்னர் நுரையீரல் அகற்றப்பட வேண்டும்.
இந்த காரணத்தினால், புல்லுருப்பு துர்நாற்றம் நடைபெறும் போது - தொல்லுரோகெஸிசிஸ், நோயாளி தொடர்ந்து கண்காணிக்கப்பட வேண்டும், எனவே அவசியமானால், அவசர அவசரமாக இறுக மூடு மற்றும் துளைப்பை முடிக்க வேண்டும். நோயாளி உள்நோயாளி சிகிச்சையில் வைக்கப்பட்டு நாள் ஒரு மருத்துவர் மேற்பார்வையில் உள்ளது.
பல்வகை துளையிடல் நுரையீரலுக்கு சிகிச்சையளிப்பது மிகச் சிறந்த வழியாகும், இது தரமானதாக நடத்த, நோயாளியை பரிசோதிக்கவும், சோதனைகள் நடத்தவும் நடைமுறைக்கு தகுதியான மருத்துவரைத் தேர்வு செய்யவும் அவசியம்.
பல்வகை நோய்த்தாக்குதல் நோய்த்தாக்குதல் மிக முக்கியமான வழிமுறைகளில் ஒன்றாகும், ஏனென்றால் ஆரம்பகாலத்தில் பல்வேறு தீவிரமான நோய்கள் கண்டறியப்படுவதால், அவசியமான சிகிச்சையை ஆரம்பிக்கவும் நோயாளியின் விரைவான மீட்பை அடையவும் உதவுகிறது. நோயாளியின் உள் உறுப்புகளின் புற்றுநோயைக் கொண்டிருப்பின், புருவ துடிப்புக்கான அறிகுறி நோயாளியின் நல்வாழ்வை மேம்படுத்தும் வாய்ப்பை வழங்கும்.
புருஷர் துன்புறுத்தல்மார்பக சுவரின் மற்றும் துளையிடும் தூசி அல்லது துளையிடல் (நோய் கண்டறியும் துடிப்பு) மற்றும் / அல்லது சிகிச்சை (சிகிச்சை துளையிடல்) ஆகியவற்றிற்காக ஒரு டிரோக்கர் கொண்ட துளையுணர்வு தூண்டுதல். நோயெதிர்ப்பு பணிகளை பெரும்பாலும் மருத்துவருடன் இணைத்துக்கொள்ளலாம்.
பிரளய துடிப்பு முக்கியமாக exudative தூண்டுதல், empyema, hydrothorax; கூடுதலாக, அது ஹீமோத்தோராக்ஸ், குளோத்தோராக்ஸ், தன்னிச்சையான அல்லது அதிர்ச்சிகரமான நியூமோதோக்கக்ஸில் உற்பத்தி செய்யப்படுகிறது, இது பெரும்பாலும் பிசுபிசுப்புக் கட்டிகளை சந்தேகிக்கக்கூடிய சந்தர்ப்பங்களில் ஏற்படுகிறது. நுண்ணுயிரியல், சைட்டாலஜிக்கல் மற்றும் பிசிக்கல்-வேதியியல் ஆய்வுகள் பற்றிய அதன் உள்ளடக்கங்களைப் பெறுவதற்கு இது தூண்டுதல், டிரான்ஸ்யூட், ரத்தம், காற்று ஆகியவற்றின் தூண்டுதல் குழுவில் இருப்பதை உறுதிப்படுத்துகிறது. பி துணைப் பாயின் உதவியுடன், புல்லுருவின் நோய்க்குறியியல் உள்ளடக்கங்கள் உறிஞ்சப்பட்டு, கழுவுதல் மற்றும் பல்வேறு மருந்துகள் (நுண்ணுயிர் எதிர்ப்பிகள், நுண்ணுயிர் எதிர்ப்பிகள், புரோட்டியோலிடிக் என்சைம்கள், ஃபைபினோனிடிக், ஹார்மோன் மற்றும் அண்டிடிமோர் ஏஜெண்ட்) ஆகியவற்றை அறிமுகப்படுத்துகின்றன. P. p சுமத்தும்போது கூட செய்யவும் நுரையீரல் சிகிச்சை அல்லது நோயெதிர்ப்பு நோக்கங்களுக்காக.
வழக்கமாக நோயாளி உட்கார்ந்த நிலையில் நிலையில் துளைத்தல் செய்யப்படுகிறது. பளிங்குக் குழாயில் திரவம் திரட்டப்பட்டால், நோயாளியின் தலை மற்றும் முனையுடன் முன்னோக்கி வளைக்க வேண்டும் மற்றும் தோள்பட்டை பக்கத்திலுள்ள தோள்பட்டை மேல்நோக்கி மற்றும் முன்னோக்கி அகற்றப்பட வேண்டும், இது இடை ஊர்தி இடைவெளிகளை நீட்டிக்க அனுமதிக்கிறது; நோயாளியின் தலை மற்றும் கையை ஆதரிக்க வேண்டும். பி.பீ.பீயின் தூண்டுதலில் விரிவான சிக்னரிக்ஷியல் செயல்முறைகளுடன், நோயாளியை ஒரு ஆரோக்கியமான பக்கத்தில் பொய் நிலையில் வைக்கவும் பாதுகாப்பானது; ஆடை அல்லது இயக்க அட்டவணை தலை முடிவில் சிறிது குறைக்கப்பட்டது. நுரையீரல் மற்றும் காற்று நுரையீரலில் நுரையீரலில் காயம் ஏற்பட்டால், இந்தச் சூழ்நிலையானது வான்வழி பெருமூளைத் திணறல் தடுக்கிறது.
ஆளுமைக்குரிய விதிமுறைகளுக்கு இணங்குதல், ஒரு விதிமுறையாக, உள்ளூர் அனஸ்தீசியாவின் கீழ் 0.5% தீர்வு நோவோகெயின் (10-15 மில்லி). புல்லுருவி இருந்து திரவ நீக்க, ஒரு துளை நடுத்தர ரிக்லி மற்றும் ஸ்காபுலர் கோடுகள் இடையே ஏழாவது அல்லது எட்டாவது இடைவெளி விண்வெளி செய்யப்படுகிறது; காற்று வெளியேற்றத்திற்காக - நடுத்தர வளிமண்டலத்தில் இரண்டாவது அல்லது மூன்றாவது இடைவெளி இடைவெளியில். துளைப்பான் தளம், அஸ்கெக்டேஷன் மற்றும் ஃப்ளூரோஸ்கோபியைப் பயன்படுத்தி துளையிடல் தளம் தெளிவுபடுத்தப்பட்டுள்ளது. மார்பின் சுவர் இடுப்புக்கு மேல் விளிம்பில் வளைந்து, குறுக்குவெட்டுக் குழாய்களின் சேதம் மற்றும் அதன் கீழ் விளிம்பில் அமைந்துள்ள நரம்புகள் பாதிக்கப்படுவதைத் தவிர்க்கின்றன. புல்லுருவின் உள்ளடக்கங்கள் மரபணு சிரிஞ்ச், ஜானட் சிமெண்ட் அல்லது பல்வேறு சிறப்பு உறிஞ்சும் சாதனங்களுடன் உற்சாகப்படுத்தப்படுகின்றன. ஒரு ஊசி அல்லது உறிஞ்சும் சாதனம் ஒரு ஊசி அல்லது ஒரு ரப்பர் குழாயுடன் பளபளப்பான குழிக்குள் செருகப்பட்ட ஒரு ஊசி (டிராக்கர்) இணைக்கப்பட்டுள்ளது. ஊசி துண்டிக்கப்படுவதற்கு முன்னர் காற்று அல்லது திரவத்தை உறிஞ்சும் போது, ஊசி துண்டிக்கப்படுவதற்கு முன்பாக, குழாய் மீது குழாய் வைக்கப்படுகிறது அல்லது வால்வு மூடியுள்ளது, இது புளூரல் குழிக்குள் நுழைவதைத் தடுக்க உதவுகிறது. உட்புற உள்ளடக்கங்கள் நீக்கப்பட்டதால், ஊசி திசையை சில நேரங்களில் மாற்றுகிறது. மினுமினியத்தின் விரைவான இடப்பெயர்ச்சி ஏற்படாமல் இருப்பதற்காக பளபளப்பான குழாயிலிருந்து ஒரு பெரிய அளவு காற்று அல்லது திரவத்தை வெளியேற்றுவது மெதுவாக நடத்தப்பட வேண்டும். ஆய்வக ஆராய்ச்சிக்கான திரவ மாதிரிகள் மலட்டு குழாய்களில் சேகரிக்கப்பட்டு, மீதமுள்ள திரவத்தில் மீதமுள்ள திரவத்தை சேகரிக்கப்படுகின்றன. P. முத்திரைகள் பிறகு தோல் ஒரு துளை collodion அல்லது Novikov திரவ மூடப்பட்டிருக்கும்.
நுரையீரல், உதரவிதானம், கல்லீரல், மண்ணீரல், வயிறு (நுண்ணுயிரி), இன்ட்ராபுரல் இரத்தப்போக்கு, பெருமூளைக் குழாய்களின் காற்று வாழுதல் ஆகியவற்றின் பிடிப்பு. ஒரு நுரையீரல் துளைக்கப்படும் போது, ஒரு இருமல் தோன்றுகிறது, மற்றும் நுரையீரல் திசுவுக்கு மருந்துகள் அறிமுகப்படுத்தப்பட்டால், வாயில் உள்ள சுவை உணர்கிறது. பி.டபிள்யு.இயிலில் உட்கார்ந்த இரத்தப்போக்கு ஏற்பட்டால், கருஞ்சிவப்பு இரத்தம் ஊசி ஊடுருவிச் செல்கிறது, மற்றும் ஒரு மூளையதிர்ச்சி ஃபிஸ்துலா முன்னிலையில், ஹெமொபிடிசிஸ் ஏற்படுகிறது. வான்வழி பெருமூளை எல்போலிசம் ஒன்று அல்லது இரண்டு கண்களில் கடுமையான குருட்டுத்தன்மையை வெளிப்படுத்த முடியும், மேலும் கடுமையான சந்தர்ப்பங்களில், நனவு இழப்பு, வலிப்புத்தாக்கங்கள் (பார்க்க தக்கையடைப்பு ). ஒரு ஊசி வயிற்றுக்குள் வயிற்றுக்குள் நுழையும் போது, காற்று மற்றும் இரைப்பை உள்ளடக்கங்களை சிங்களத்தில் கண்டறிய முடியும். பி போது அனைத்து சிக்கல்களால், பற்பசை குழி இருந்து ஊசி நீக்க வேண்டும், ஒரு கிடைமட்ட நிலையில் அவரது முதுகில் வைத்து, ஒரு அறுவை அழைப்பு, மற்றும் ஒரு காற்று மூளை embolism உள்ள - ஒரு நரம்பியல் மற்றும் resuscitator.
சிக்கல்களின் தடுப்பு, துளையிடல் தளம் மற்றும் ஊசி திசை, கையாளுதலின் நுட்பங்கள் மற்றும் நுட்பங்களை கண்டிப்பாக கடைப்பிடிப்பதில் கவனமாக உள்ளது.
ப்ளூரல் படலம் (நுரையீரலுடன் தொடர்புடைய புளூட்டோலிஸ் புல்லுருவி, லட் பன்க்டியோ ஊசி, துளையிடல்: புரோரோரென்ஸிஸ், தொராசெகெசெஸ்ஸிஸ்) - மார்பின் சுவர் மற்றும் புணர்ச்சியைக் கொண்ட துளையிட்டல் (துளையுணர்வு பி) மற்றும் (அல்லது) சிகிச்சையின் நோக்கம் P. n). ப்ளூரரல் துளைத்தல் hl ஐ உருவாக்குகிறது. வந்தடைவது. ஹைட்ரோதராக்ஸ், ஹேமோட்டோராக்ஸ், குளோத்தோரச்ஸ், நியூமேதோர்ஸ் ஆகியவற்றைக் கொண்டிருக்கும். பாக்டீரியாலுக்கான அதன் உள்ளடக்கங்களைப் பெறுவதற்காக, தூண்டுதல், டிரான்யூட், ரத்தம், குடல், காற்று, பளபளப்பான குழி உள்ள இருப்பை தெளிவுபடுத்துவதற்கு கண்டறியும் துடிப்பு அனுமதிக்கிறது. சைட்டோல்., உடல். , ஆப். ஆராய்ச்சி. உடற்கூறியல் pct இன் பணிகளானது உட்புற உள்ளடக்கங்களை நீக்குவது, புல்லுருவி சுத்தம் செய்தல் மற்றும் பல மருந்துகள் அறிமுகம் ஆகியவை ஆகும். பெரும்பாலும், நோய்க் கிருமிகளால் நோய்க்குறிகுறிகுறிகளுடன் இணைந்துகொள்கிறோம். இந்த துடிப்பு ஒரு டாக்டரால் செய்யப்படுகிறது. அவசரகாலச் சூழ்நிலையில் (உதாரணமாக, வால்வூரல் அதிர்ச்சியூட்டும் நியூமோட்டோராக்சில்), இது ஒரு paramedic மூலம் செய்யப்படுகிறது. நோயாளி உட்கார்ந்திருக்கும் நிலையில் வழக்கமாக துளைப்பது செய்யப்படுகிறது. பளிங்குக் குழாயில் திரவம் திரட்டப்பட்டால், நோயாளியின் தலையும் முனையுமும் முன்னோக்கி வளைக்கப்பட வேண்டும், மற்றும் முனையின் பக்கத்திலுள்ள கையை முன்னோக்கி நகர்த்த வேண்டும், இது முன்னோக்கிய இடைவெளிகளின் விரிவாக்கத்திற்கு பங்களித்து, துணுக்குகளை எளிதாக்குகிறது. நோயாளியின் தலை மற்றும் கை இந்த நோக்கத்திற்காக ஒரு நாற்காலி அல்லது உயர்ந்த மேஜையைப் பயன்படுத்தி ஆதரிக்க வேண்டும். புளூவில் பரவலான சிக்னடிக் மாற்றங்களைக் கொண்டு, ஆரோக்கியமான பக்கத்தில் உள்ள நோயாளியின் நிலைப்பாட்டில் துளையிடுவதை பாதுகாப்பானது; இந்த வழக்கில் இயக்க அல்லது ஆடை அட்டவணை தலை முடிவில் சிறிது குறைக்கப்பட்டது. நுரையீரல் மற்றும் காற்று நுரையீரலில் நுரையீரலில் காயம் ஏற்பட்டால், இந்தச் சூழ்நிலையானது வான்வழி பெருமூளைத் திணறல் தடுக்கிறது. நுரையீரல் நிலைமைகளின் கீழ், ஒரு விதிமுறையாக, உள்ளூர் அனஸ்தீசியாவின் கீழ் 0.5% p-rum novocaine (10-15 ml) கொண்டிருக்கும். பிளௌரல் குழியிலிருந்து திரவத்தை அகற்றுவதற்காக, நடுநிலை மற்றும் ஸ்கேபுலார் கோடுகளுக்கு இடையில் ஏழாவது அல்லது எட்டாவது இடைவெளியில் இடைவெளியை உருவாக்குகிறது, மேலும் இரண்டாவது அல்லது மூன்றாவது இடைவெளி இடைவெளியில் மிட்லாவிக்லிகல் கோடு வழியாக விமான பிரித்தெடுக்கும். துளையிடல் தளம், தணிக்கை, ஃப்ளூரோஸ்கோபியை பயன்படுத்தி தெளிவுபடுத்தப்பட்டுள்ளது. ஊடுருவும் நாளங்கள் மற்றும் நரம்புகளுக்கு காயம் ஏற்படுவதற்காக விரிப்புகளின் மேல் விளிம்பில் இந்த துணுக்கு செய்யப்படுகிறது. புணர்ச்சிக் குழுவின் உள்ளடக்கங்கள் மரபணு சிரிஞ்ச், ஜானட்ஸின் சிரிஞ்ச் அல்லது சிறப்பு உறிஞ்சு கருவி (பார்க்க Aspirators) உடன் உற்சாகப்படுத்தப்படுகின்றன. ஒரு ஊசி அல்லது ரப்பர் (பிளாஸ்டிக்) குழாய் மூலம் ஊசி (அல்லது டிராக்டர்) இணைக்கப்பட்டுள்ளது. ஊசி இருந்து ஊசி துண்டிக்கும் முன், வால்வு மூட அல்லது ப்ளூரல் குழி நுழைவதை காற்று தடுக்க ரப்பர் குழாய் ஒரு கிளிப் வைக்க. ஆய்வக ஆராய்ச்சிக்கான திரவ மாதிரிகள் மலட்டு குழாய்களில் சேகரிக்கப்பட்டு, மீதமுள்ள திரவத்தில் மீதமுள்ள திரவத்தை சேகரிக்கப்படுகின்றன. P. முத்திரைகள் பிறகு தோல் ஒரு துளை collodion அல்லது Novikov திரவ மூடப்பட்டிருக்கும். சாத்தியமான சிக்கல்கள் - ஒரு நுரையீரல், ஒரு டயாபிராம் மற்றும் அருகில் இருக்கும் வயிற்று உறுப்புகளின் காயம். அத்தகைய காயங்கள் சந்தேகப்பட்டால், ஊசி உடனடியாக நீக்கப்படும், தேன் நோயுற்றவர்களுக்கு நிறுவப்படும். கண்காணிப்பு; ஒரு ஆபத்தான சிக்கல் வான்வழி பெருமூளை வாஸ்குலர் எல்போலிஸம் (பார்க்க எம்போலிசிஸ்). சிக்கல்களின் தடுப்பு முறைகள் மற்றும் நுணுக்கங்களை நுணுக்கங்களை கடுமையாக நடைமுறைப்படுத்துவது ஆகும். எம். ஐ. பெரேல்மேன்.
தலைப்பு: புல்வெளியில் குழிவுறுதலைப் பற்றிய மாறுபட்ட நோயறிதல்.
பிளௌரல் குழிவில் உள்ள எஃகுயூஷன் ஒவ்வொரு ஆண்டும் சுமார் 1 மில்லியன் வருடங்களில் கண்டறியப்படுகிறது.
நோயுற்றோர். ஆனால் ப்ளுரல் எபியூசன்ஸின் உண்மையான அலைவரிசை மிகவும் கடினமானது
பிரூரா நோயியல் செயல்முறைகள் இரண்டாம் நிலை. இருந்தாலும்
பெரும்பாலும் பிளௌரல் குழி உள்ள திரவம் குவிப்பு இரண்டாம் நிலை தன்மை
அடிப்படை நோய் தீவிரத்தை தீர்மானிக்கிறது, சில சந்தர்ப்பங்களில் தேவைப்படுகிறது
சிறப்பு சிகிச்சை நடவடிக்கைகள். மாறுபட்ட நோயறிதல் சார்ந்ததாகும்
கொள்கை: அதன் மூலம் ஒரு பற்பல எரியூட்டல் இருப்பதை நிறுவுவதில் இருந்து
பண்பு (transudate அல்லது exudate) இந்த எருமை நோய் கண்டறியும்.
இந்த அணுகுமுறை நோய் ஆரம்ப அங்கீகாரம் மற்றும் சாத்தியம் வழங்கும்
அவரது ஆரம்ப சிகிச்சை.
சாதாரண மற்றும் நோயியல் உடலியல்.
சாதாரணமாக, இடைநிலை மற்றும் உள்ளுறுப்பு சுழற்சியின் இடையே 1-2 மில்லி உள்ளது
பரப்புக்கு குறுக்கே குறுக்கே குறுக்கே செல்ல அனுமதிக்கும் திரவம்
சுவாச இயக்கங்களின் நேரம். மேலும், அத்தகைய ஒரு சிறிய அளவு திரவ
இரண்டு பரப்புகளின் ஒட்டுதல் சக்தியை கொண்டிருக்கிறது. சாதாரண மனிதர்
இன்னும் நிணநீர் நாளங்கள், உள்ளுறுப்பு உள்ள - மேலும் இரத்த. விட்டம்
இரத்த நுண்குழாய்கள் விண்கலங்களின் விட்டம் விட பெரியதாக இருக்கும்
parietal pleura. பரம்பரையில் தூக்கத்தின் திரவம் இயக்கப்படுகிறது
டிரான்ஸ்பிகில்லரி பரிமாற்றம் ஸ்டார்லிங் சட்டத்தின் படி. இந்த சட்டத்தின் சாராம்சம்
திரவத்தின் இயக்கம் வேறுபாடு காரணமாக உள்ளது
ஹைட்ரஸ்டிடிக் மற்றும் ஒன்கோடிக் அழுத்தத்தின் முழுமையான சாய்வு. தி
இந்த சட்டத்தின் படி, சாதாரண பித்த திரவத்தை parietal இருந்து
தூக்கம் பிசுபிசுப்பு குழிக்கு செல்கிறது, அது அங்கு உள்ளுறுப்பு மூலம் உறிஞ்சப்படுகிறது
உட்தசை. இது பரம்பரை தூக்கத்தில் 100 மில்லி திரவத்தில் உருவாகிறது என்று நம்பப்படுகிறது
மணிநேரம், 300 மிலி உறிஞ்சப்படுகிறது, அதனால் பற்பல குழி திரவத்தில்
கிட்டத்தட்ட யாரும் இல்லை. திரவ மற்ற இயக்கம்: திரவ வெளியேற்றம்
புளூட்டல் குழிவானது பரப்பிலுள்ள நிணநீர் நாளங்கள் மூலம் நிகழலாம்
உட்தசை. ஆரோக்கியமான நபர்களில், நிணநீர் குழாய்களின் வழியாக திரவத்தின் வடிகால் ஆகும்
20 மில்லி / மணி, அதாவது ஒரு நாளைக்கு 500 மிலி.
ஊடுருவி போது பளபளப்பான குழி உள்ள திரவம் குவிப்பு வழிமுறைகள்.
1. parietal pleura பாத்திரங்கள் ஊடுருவி அதிகரிக்கும், இது வழிவகுக்கிறது
நுண்ணுயிரியலில் தமனிகளால் ஏற்படும் நீரோட்ட அழுத்தம் அதிகரிக்கும்
parietal pleura.
2. புளூட்டல் குழியில் புரதம் அளவு அதிகரிக்கிறது,
3. இரத்த பிளாஸ்மாவின் அன்கோடிக் அழுத்தத்தை குறைத்தல்.
4. உட்கொள்ளும் அழுத்தம் குறைதல் (காரணமாக atelectasis உடன்
நுரையீரல் நுரையீரல் புற்றுநோயியல், சரோசிடோசிஸ்).
5. நிணநீர் குழாய்களின் வழியாக பாய்ச்சு திரவத்தை வெளியேற்றுவதற்கான மீறல்.
கார்சினோமாட்டஸ் பௌர்ரிசி உள்ள, பல வழிமுறைகள் கலவையாகும்.
வேறுபட்ட நோயறிதலுக்கான கண்டறிதல் தேடல் பின்வரும் 3 ஐ கொண்டுள்ளது
1. முதல் கட்டம் - ஊதா நிறத்தில் திரவம் இருப்பதை நிறுவுதல்
2. பெளலீரல் பிரபஞ்சத்தின் தன்மை - transudate அல்லது
எக்ஸியூடேட். இது ஒரு டிரான்ட்யூட் என்றால், அது அடிப்படை நோய்க்கு சிகிச்சையளிப்பது அவசியம்
பின் தீர்வுகளை நிலைநிறுத்துகிறது. நீங்கள் அதை தூண்டும் என்று தீர்மானித்திருந்தால்
(ப்ளுராவின் தோல்வி), உமிழ்நீரின் காரணத்தை நிறுவ வேண்டியது அவசியம்.
3. உமிழ்நீரின் காரணத்தை நிறுவுதல்.
புணர்ச்சியில் குழாயில் இருக்கும் நோயாளியின் பரிசோதனையின் திட்டம்:
1. மருத்துவ பரிசோதனை: புகார்கள், ஆய்வகம், உடல் தரவு.
2. எக்ஸ்ரே பரிசோதனை: மார்பு எக்ஸ்-ரே,
மார்பு மிதவை, மூச்சுக்குழாய், CT.
3. தொலோக்கோசெசிசிஸ் - புளல் துடிப்பு.
4. புல் திரவ பரிசோதனை: தோற்றம், புரதம்,
லாக்டேட் டீஹைட்ரோஜினேஸ் நிலை, குளுக்கோஸ் நிலை, அமிலேசு.
5. சைட்டாலஜிக்கல் பரீட்சை பிளிர் எஃப்யூஷன்.
6. ஊடுருவும் ஆராய்ச்சி முறைகள் - திறந்த பிளூரல் பைப்ஸிஸ்,
நுரையீரல் ஸ்கேன், நுரையீரல் நாளங்களின் ஆஞ்சியியல்.
7. நீரிழிவு ஊசி மூலம், அல்ட்ராசவுண்ட் மிகவும் முக்கியத்துவம் வாய்ந்தது.
நோயாளியின் புகார்கள்:
மார்பு வலி (வலி எப்போதும் தோல்வி பேசுகிறது)
parietal pleura, மற்றும் பெரும்பாலும் exudative pururisy உடன்)
உலர் அல்லாத உற்பத்தி இருமல். அது திரவம் திரட்சி என்று நம்பப்படுகிறது
மூச்சுத் திணறல், அவற்றின் அழுத்தம் மற்றும் இயற்கையாகவே எரிச்சல் ஆகியவற்றிற்கு இட்டுச் செல்கிறது
ஒரு இருமல் இருக்கிறது. உலர் இருமல் நோய்க்கு ஒரு வெளிப்பாடாக இருக்கலாம்.
டிஸ்ப்னியா - புல்வெளியில் குழாயின் முக்கிய அறிகுறி. குவியும்
புல்லுருவத்தில் திரவம் வி.சி. மற்றும் சுவாசத்தின் வளர்ச்சியை குறைக்கும் வழிவகுக்கிறது
பற்றாக்குறை, முக்கிய வெளிப்பாடு இது மூச்சு குறுகிய உள்ளது.
பொது ஆய்வு:
மற்ற உறுப்புகளுக்கும் மற்றும் அமைப்புகளுக்கும் ஏற்படும் சேதங்களின் அறிகுறிகள்:
எடிமா, கல்லீரல் அறிகுறிகள், தைராய்டு சுரப்பியின் விரிவாக்கம், கூட்டு சேதம்,
விரிவான நிணநீர் முனைகள், விரிவான இதய அளவு, விரிவுபடுத்தப்பட்டுள்ளன
மண்ணீரல், அசுத்தங்கள், முதலியன
· கணினி மூலம் தேர்வு: பேஸ்ட் நெஸ்ட் பரிசோதனை -
இடுப்பு இடங்களின் மிருதுவான, செல் பாதிக்கப்பட்ட பாதி லாக்,
இடங்களில் சுருங்கி நிற்கும் ஒலி. பளிச்செலவில் திரவ அளவு என்றால்
குழி சிறியது, பிறகு நீங்கள் ஒரு குறுக்கிடும் தட்டல் ஒலி கிடைக்க முடியாது. தேவை
நோயாளியின் நிலையை மாற்றவும் மற்றும் மீண்டும் ஒருமுறை
கதிரியக்க அறிகுறிகள்:
சிறிய திரவம் (1000 மில்லி வரை) இருந்தால், எதுவும் காணப்படாது.
பாவங்களில் திரவ குவிதல் ஒன்று காணப்படுகின்றது.
· திரவ 1000 மில்லிகளுக்கும் மேலாக இருந்தால், ஒரு ஒற்றை இருள் அடையும்
பளபளப்பான குழி, ஒரு சாய்ந்த மேல் நிலை. இது எப்பொழுதும் அல்ல.
· விரிவாக்க திரவ பரவல்
• மத்தியஸ்த உறுப்புகளின் பரஸ்பர இடப்பெயர்ச்சி
கண்டறிய மிகவும் கடினம் இடது பக்க effusion உள்ளது. இங்கே உங்களுக்கு வேண்டும்
கவனத்தை செலுத்த வேண்டும் (குறிப்பாக அடித்தள அழுக்கான) இடையே உள்ள தூரம்
நுரையீரல் மற்றும் காற்று குமிழியின் கீழ் எல்லை (பொதுவாக 2 செ.மீ.
திரவ குவிப்பு இந்த தூரம் அதிகரிக்கிறது). இண்டர்லோபார் உடன்
ஊடுருவி அல்லது பிரபஞ்சம் - இது ஒரு பிக்கோன்வெக்ஸ் நிழல் ஆகும், இந்த நிலைமைகளின் கீழ்
பக்க ஷாட் தேவை.
காற்று பளபளப்பான குழி, கிடைமட்டமாக தோன்றினால்
திரவ நிலை. திரவம் முழுவதையும் நிரப்பும் போது நோய் கண்டறிதல் கடினமானது
பிளௌரல் குழி. மொத்த குழி இருள் ஏற்படுகிறது: மொத்தம்
நிமோனியா, மார்பின் குழி அரை பகுதி அழிக்கப்படுதல், உண்டெலாக்ஸிஸ் காரணமாக
உடற்கட்டிகளைப். திரவம் ஒரு மார்பின் ஒரு பாதி இருக்கும் போது, பிறகு உறுப்புகள்
இடப்பெயர்ச்சி அகற்றப்பட்டுவிட்டன, மற்றும் அது எலக்ட்லெக்டிஸ் என்றால், பின்னர் உறுப்புகள் மாற்றப்படுகின்றன
தோல்வியின் பக்கம்.
முழு நிமோனியாவுடனும் - முழுமையான இருபுறமும் இல்லாமல், அது அவசியம்
இயக்கவியல் படங்களை எடுத்து.
இந்த பரீட்சைகளுக்கு உதவவில்லை என்றால், அது சி.டி.யை நாட வேண்டும்
இணைக்கப்பட்ட ஊடுருவல் அல்ட்ராசவுண்ட் உதவுகிறது.
திரவம் முன்னிலையில் உண்மையில் நிறுவப்பட்டால், அடுத்த கட்டத்திற்கு செல்லுங்கள் -
தூய திரவத்தின் இயல்பை நிறுவுவதற்கான நிலை
புல்லுருப்பு
டிரான்ட்யூட் மற்றும் உட்செலுத்துதல் ஆகியவற்றின் மாறுபட்ட ஆய்வுக்கான அல்காரிதம்:
ஒரு transordate நிறுவப்பட்ட என்றால், இது காரணங்கள் முன்வைக்க கடினம் அல்ல:
1. இதய செயலிழப்பு
2. நெஃப்ரோடிக் நோய்க்குறி: குளோமருளுன்ஃபிரிஸ்,
3. கல்லீரல் இழைநார் வளர்ச்சி
4. Myxedema
5. நுரையீரல் தொற்றுநோய், உட்புகுதல்-நிமோனியா மற்றும் பிரபஞ்சம் உருவாகுதல்
6. சாரோசிடோசிஸ்
இது அடிப்படை நோய் சிகிச்சை அவசியம்.
உட்செலுத்துதல் நிறுவப்பட்டால், உமிழ்வுக்கான நோய் வேறுபட்டது.
1. முதல் இடம் - நியோப்ளாஸம்: பௌராவின் மெட்டாஸ்ட்டிக் காயம்,
முதன்மை பியூலுரல் கட்டிகள் - மெசோதெலியோமா.
2. தொற்று நோய்கள்:
அனேரோபிக் ஃப்ளோரா
· காசநோய் (20-50%)
பாக்டீரியல்
· நுரையீரலழற்சி. நிமோனியாவுடன் இணையாக உருவாக்க முடியும்
நச்சுத்தன்மையும் (நிமோனியாவுடன் இணைந்து உருவாக்கவும்) மற்றும் மெட்அப்னூமோனிக்
(நிமோனியாவுக்குப் பிறகு) ஊக்கமருந்து.
ஸ்டேஃபிளோகோகஸ். இது முக்கியமாக புரோபுரல் எமிபீமாவால் ஏற்படுகிறது.
மைக்கோப்ளாஸ்மா
ஃபிரைட்லாண்டர் மந்திரம்
· பியோசியானிக் குச்சி, ஈ. கோலை
பூஞ்சை
ஆஸ்பெர்ஜிலோசஸ்
· வேட்பாளர்
பிளாட்டோமைகோசிசிஸ்
3. நுரையீரல் தொற்றுநோய்
4. செரிமான நோய்கள்: கடுமையான மற்றும் நாள்பட்ட கணைய அழற்சி, கட்டிகள்
கணையம், சப்பிரீமான abscesses, எஸோகேஜியல் துளைத்தல்
5. இணைப்பு திசுக்களின் சிஸ்டிக் நோய்கள்: SLE, முடக்கு வாதம்.
6. சிஸ்டமிக் வாஸ்குலிடிஸ்: நியாசோஸ் நைடோசா
7. ஒவ்வாமை நோய்கள்: Postinfarction ஒவ்வாமை நோய்க்குறி,
மருந்து ஒவ்வாமை
8. பிற நோய்கள் மற்றும் நிலைமைகள்: கல்நார், சார்கோயிடிசிஸ், யுரேமியா, கதிர்வீச்சு
சிகிச்சை, குலோத்தோடாக்ஸ், ஹேமோட்டோராக்ஸ், எலெக்ட்ரோபன்ஸ், முதலியன
மூன்றாவது கட்டம் - ஊடுருவியலின் ஸ்தாபனத்தை நிறுவுதல்.
சாதாரண பற்பசை திரவத்தின் அமைப்பு:
ஊதா திரவத்தின் சாதாரண அமைப்பு.
குறிப்பிட்ட ஈர்ப்பு 1015
நிறம் - வைக்கோல் மஞ்சள்
வெளிப்படைத்தன்மை - முழு
பிசுபிசுப்பானது
மணமற்ற
செல் கலவை:
சிவப்பு இரத்த அணுக்களின் மொத்த எண்ணிக்கை 2000-5000 மிமீ 3
மொத்த லீகோசைட் 800-900 மிமீ 3
10% வரை நட்டோபில்கள்
eosinophils வரை 1%
basophils வரை 1%
23% வரை லிம்போசைட்டுகள்
எண்டோடீலியம் 1% வரை
பிளாஸ்மா செல்கள் வரை 5%
புரதம் 1.5 - 100 மிலி (15-25 கிராம் / எல்) க்கு 2 கிராம்.
LDG 1.4 - 1.7 mmol / l
100 மிலி (2.1 - 2.2 மிமீல் / எல்) க்கு 20-40 மில்லிகிராம் குளுக்கோஸ்
புளூ திரவ தோற்றத்தை மதிப்பிடுவதற்கான அல்காரிதம்:
திரவம் இரத்தம் சிந்தியிருந்தால், இரத்தக் கொதிப்பு உறுதியாக இருக்க வேண்டும் -
ஹெமாடாக்ஸி 1% க்கும் அதிகமானால் - நீங்கள் கட்டி, காயம்,
நுரையீரல் அடைப்பு
50% க்கும் மேலாக ஒரு தெளிவான ஹீமொத்தொராஸ் உடனடியாக வடிகால் தேவைப்படுகிறது.
வெளிப்படைத்தன்மை
முழு வெளிப்படைத்தன்மை - நீங்கள் உயிர்வேதியியல் கொண்டு தொடர வேண்டும்
ஆய்வு - குளுக்கோஸ் மற்றும் amylase நிலை:
· குளுக்கோஸ் அளவு குறையும் போது, பின்னர் பெரும்பாலும் ஏற்படலாம்
ஒரு புற்று நோய் அல்லது காசநோய்.
· அமிலேசின் அளவு உயரும் என்றால் - அதிகமாக கணைய நோய்க்குறியியல்
சுரப்பி அல்லது உணவுக்குழாய் நோய் (புற்றுநோய்).
அமிலேசு மற்றும் குளுக்கோஸ் அளவு சாதாரணமாக இருந்தால், பின் செல்க
ஊதா திரவம் சைட்டாலஜிகல் பரிசோதனை.
· டர்பைட் - குளோத்தோராக்ஸ் அல்லது சூடோசிலோலோத்தொராக்ஸ் - லிப்பிட்ஸ் ஆய்வு செய்யப்பட வேண்டும்.
· கொழுப்பு படிகங்கள் கண்டறியப்பட்டால் - சூடோச்லொத்தோடாக்ஸ்
ட்ரைகிளிசரைடு படிகங்களைக் கண்டுபிடித்தால் - எப்போதும் இருக்கும் சிலோத்தொரக்ஸ்
முக்கிய நிணநீர் வழிகளின் ஒரு சிதைவின் விளைவு
சைட்டாலஜிக்கல் பரிசோதனை:
ஸ்குலேமஸ் செல் கார்சினோமாவுக்கு - நேர்மறை விளைவாக அரிதானது
லிம்போமாஸ் உடன் அடிக்கடி ஒரு நேர்மறையான பதில் - 75%, குறிப்பாக
ஹிஸ்டோயோசைடிக் லிம்போமாஸ், 20% - லிம்போக்ரோகுலோமாடோசிஸ்.
செல் கலவை தீர்மானித்தல்:
லுகோசைட்ஸின் தாக்கம் - நிமோனியாவுடன் கூடிய கடுமையான ஊடுருவல் -
மலச்சிக்கல் ஊடுருவி. நிமோனியா இல்லாவிட்டால், CT செய்யப்பட வேண்டும்,
தொரோக்கோஸ்கோபி, நுரையீரல் ஸ்கேன், பிளெரல் பேப்சிஸி.
· மோனோநியூக்ரோகிக் கலங்களின் தாக்கம் திரவத்தின் நீண்ட கால திரட்சியாகும்.
மேலும் தேடலானது பிளூரல் பெப்சிசி (இரட்டை) அவசியம் - நோக்கம் கொண்டது
வீரியம் கட்டிகள் அல்லது காசநோய் குறித்த வரையறை. நோயறிதல் இல்லை என்றால்
இருதரப்பு இரட்டை பிளையியல் ஆய்வகத்திற்குப் பிறகு நிறுவப்பட்டது, பின்னர் கைவிடப்பட்டது
cT ஸ்கேன், நுரையீரல் ஸ்கேனிங், கேள்விக்குரிய பதில்களை ஆன்ஜியோகிராபி மூலம். மணிக்கு
நுரையீரல் ஸ்கேனை உணர்ச்சி வெளிப்படுத்தலாம்.
இதய செயலிழப்புடன் transudate பண்புகள்.
மன அழுத்தம் இதய செயலிழப்பு மிகவும் பொதுவானது: புகார்கள்
நோயாளி, சுழற்சியின் தோல்விக்கான அறிகுறிகள். கதிரியக்க கண்டுபிடிப்புகள்:
இரண்டு பாதங்களில் உள்ள திரவத்தின் அதே அளவின் இருதரப்பு குவிப்பு. மணிக்கு
ஒரு பக்க குவிப்பு, அல்லது சீரற்ற நிலைகள் - செய்ய வேண்டும்
பிளௌரல் பவுச்சர், ஏனென்றால் தூண்டுதலால் ஏற்படலாம். நோய் கண்டறிதல்
இதய செயலிழப்பு இதய செயலிழப்பு நுரையீரல் புற்றுநோய் கண்டறிதல் தடுக்க முடியாது.
ஊடுருவலானது பல்லுயிர் கால்வாய்களில் நீண்டிருந்தால், பின்னர் எண்ணைக் குறிக்கும்
புரதச்சத்து அதிர்வு உமிழ்வுகள் போன்றவற்றை அதிகரிக்கலாம்!
கல்லீரல் கல்லீரல் இழைநார் வளர்ச்சியின் சிறப்பியல்புகள். ஈருறுப்பு திரவம்
புல்லுருவி சிதைவு மிகவும் பொதுவானது. தோல்வி போலல்லாமல்
இதய செயலிழப்பு இதய செயலிழப்பு ஒன்று- அல்லது இரண்டு பக்கங்களாகும்.
கல்லீரல் சிரோஸிஸ் நோய்த்தடுப்பு ஊசி மருந்துகள்:
1. இரத்த பிளாஸ்மாவின் அன்கோடிக் அழுத்தத்தை குறைத்தல்.
2. பெரும்பாலும் - அடிவயிற்றில் இருந்து அரிக்கும் திரவம் உட்செலுத்துதல்
நிணநீர் குழாய்களால் அல்லது திசுக்கட்டணத்தின் குறைபாடுகளின் மூலம் வயிற்றுக் குழல். மணிக்கு
சிராய்ப்பு அசிட்டுகள் உள்-வயிற்று அழுத்தம் அதிகரிக்கிறது, உதரவிதானம்
நீட்சி மற்றும் நீட்டிக்க அகலமான microdefects உருவாக்க வழிவகுக்கிறது,
இதன் வழியாக திரவம் மார்பின் நுனியில் நுழைகிறது.
நோய் கண்டறிதல் கடினமானது: தொராக்கோசெசிசிஸ் மற்றும் லாபரோசென்சிஸ் ஆகியவற்றை நடத்த வேண்டியது அவசியம்
அதே நேரத்தில். அதே நேரத்தில், இரு திரவங்களிலும் குறைந்த அளவு இருக்கும்.
புரதம், குறைந்த அளவு LDH. அசுத்தங்கள் கொண்ட பளபளப்பான குழி உள்ள திரவம்
முக்கிய காரணிகளின் வளர்ச்சியை மீறுவதோடு தொடர்புடையது
கல்லீரல் சேதத்தின் காரணமாக உறைதல்.
மிகவும் பொதுவான exudates பண்புகள்:
நியோபிலம்களைப் பயன்படுத்தவும்:
மெட்டாஸ்டாஸிஸ் காரணங்கள்:
மிக பெரும்பாலும் நுரையீரல் நுரையீரல் புற்றுநோய், புற்றுநோய்
மயிர் சுரப்பி, லிம்போமா. முதன்மைக் கட்டி 14% இல் நிறுவப்படவில்லை.
வீரியம் கட்டிகளின்போது பௌல்ரல் எஃப்யூஷன் உருவாவதற்கான வழிமுறை.
நேரடி கட்டி விளைவு:
1. தூக்கத்தில் உள்ள கட்டியின் மெட்டாஸ்டாசிஸ் (குடலிறக்கக் குழாய்களின் ஊடுருவல் அதிகரிக்கும்
மற்றும் நிணநீர் குழல் அடைப்பு ஏற்படுகிறது).
2. மருத்துவ நிணநீர் கணுக்களின் சேதம் (குறைந்து நிணநீர் வெளியேற்றம்
வயிற்றுக் குழலின் தடுப்பூசி (கிளைடோராக்ஸின் தொடர்ச்சியான வளர்ச்சி).
4. மூச்சுக்குழாய் கட்டுதல் (குறைபாடு உள்ள அழுத்தம்).
5. பெரிகாதிரியின் தோல்வி.
· நடுத்தர விளைவு
6. மெட்டாஸ்ட்டிக் கல்லீரல் சேதம் காரணமாக ஹைப்போப்ரோடினேமியா
7. வாஸ்குலர் எல்போலிசம்
வீரியம் வாய்ந்த கட்டிகள் உள்ள ஊசி திரவ அமைப்பு:
50% இரத்த சிவப்பணுக்களின் அதிகரிப்பு, மொத்த எண்ணிக்கை 100 ஆயிரம் மீறுகிறது.
தனித்துவமான eosinophilia இல்லை
குளுக்கோஸின் அளவு கடுமையாக - 100 மிலி திரவத்திற்கு 60 மி.கி.க்கு கீழே உள்ளது
முதலாம் கட்டத்தில் அமிலேஸின் அளவு அதிகரிக்கலாம்
கணையம் போன்றவை அடங்கும்.
நோயறிதலில் சைட்டாலஜிகல் எக்ஸுடேட் உதவுகிறது. மணிக்கு
மெட்டாஸ்ட்டிக் கட்டிஸ் மெட்டாஸ்டேஸ்கள் உள்ளிழுக்கப்படுகின்றன
உயிர்வாழும் சுரப்பியை எடுத்துக்கொள்ளுங்கள்.
CT, bronchoscopy, bronchography இரண்டிற்குப் பிறகு நிச்சயமாயிருங்கள்
திறந்த பிளூரல் பைப்ஸிஸி.
ப்ரூராவின் முதன்மை காயம் மெசோட்டிலியத்தில் ஏற்படுகிறது. இடைத்தோலியப்புற்று
அஸ்பெஸ்டாசுடன் தொடர்பு கொண்ட நபர்களிடையே அடிக்கடி உருவாகிறது. தொடர்பு மற்றும் இடையே இடைவெளி
கட்டி ஏற்படுவது 20-40 ஆண்டுகள் ஆகும். இந்த கட்டிகள் உருவாகலாம்
பெற்றோர் குழந்தைகளுக்கு கல்நார் தொடர்பாக தொடர்பு கொண்டனர்.
தீங்கு விளைவிக்கும் மற்றும் வீரியமுள்ள மெசோடெல்லோமா உள்ளன. வீரியம் மிக்க
மெசோடெல்லோமா ஒரே நேரத்தில் தூசு, பெரிகார்டியம், கல்லீரல், அடிக்கடி தோன்றும்
நுரையீரலில் ஏற்படும் மாற்றங்கள். முக்கியமாக 40 முதல் 70 வயது வரை உள்ளவர்கள் நோய்வாய்ப்பட்டவர்கள். முதல் புகார்
மூச்சு சிரமம், இருமல், அரிதாக மார்பு வலிகள். மிக பெரியது
கதிரியக்க விவகாரங்கள்: விரிவான (பெரும்பாலும் மொத்தம்) exudates in
பளபளப்பான குழி, 50% இரத்தக்களரி திரவத்தில், மட்டத்தில் கூர்மையான குறைவு
குளுக்கோஸ் எனக் குறிப்பிடப்படுகின்றன. ஹைலூரோனோனின் உயர்ந்த உள்ளடக்கம் காரணமாக திரவம் பிசுபிசுப்பானது, பிசுபிசுப்பு ஆகும்
அமிலத்தை உருவாக்குகிறது. சிறந்த கண்டறியும் முறை திறந்த புளூ பாஸ்போசி மற்றும் சிடி ஆகும். பெரிய
திரவத்தின் சைட்டாலஜி முக்கியமானது - வீரியம்
மீசோடீயல் செல்கள், இவைகளின் எண்ணிக்கை 5-15% அதிகமாகும். கண்ணோட்டம்
சாதகமற்ற, நோயாளிகள் 7-10 மாதங்களுக்கு பிறகு இறந்துவிடுவார்கள்
பிளிர் எஃப்யூஷன். முதல் 2 கட்டங்களில் நோய் கண்டறியப்பட்டால், பின்னர்
கீமோதெரபி ஆராய்ச்சி அதன் வாழ்க்கை மற்றும் தரத்தை நீட்டிக்கிறது.
பெனிவன் மெசோதெல்லோமா - ஒரு கட்டி கட்டி இணைப்பு திசு, ஆனால்
exudates கொடுக்கிறது, பெரும்பாலும் இரத்தசோகை. சிகிச்சை - அறுவை சிகிச்சை, முன்கணிப்பு
சாதகமான.
மலச்சிக்கல் ஊடுருவலுடன் exudate. மிகவும் பொதுவான காரணம்
parapneumonic pleurisy ஒரு காற்றில்லா தாவரங்கள், குறைவாக பொதுவாக pneumococci மற்றும்
கிராம் எதிர்மறை தாவரங்கள். தெளிவூட்டல் போது parapneumon exudates கொண்டு
3 நிலைகள் உள்ளன:
ஸ்டேஜ் 1 - ஸ்டெர்லி திரவ நிலை
நிலை 2 - பிபிரினோபுரலுடன்
கட்டம் 3 - புளூட்டல் அடுக்குகளை உருவாக்குவதன் மூலம் அபாயகரமான நிலை அமைப்பு
(mooring), இது பிளௌரல் குழி மற்றும் நுரையீரலை முற்றிலும் அழித்துவிடும்
செயல்பட வில்லை.
நுண்ணுயிர் அழற்சி நுண்ணுயிரிகளின் பகுத்தறிவைப் பயன்படுத்துவதற்கு பார்ப்னூமோனிக் ஊக்கமருந்து தேவைப்படுகிறது. தி
இல்லையா?
புருவம் எம்பீமா மாற்றத்திற்கான அறிகுறிகள்:
1. திரவ ஒரு அழுகிய வாசனையை கொண்டு குழப்பம் ஆகிறது.
2. புல் திரவத்தின் விகிதத்தை அதிகரிக்கிறது.
3. நுண்நோக்கி புரதம் மற்றும் வெள்ளை இரத்த அணுக்களின் அளவு அதிகரிக்கிறது.
4. பற்பசை திரவம் விதைக்கும் போது - பாக்டீரியாக்களின் வளர்ச்சி.
5. குளுக்கோஸ் அளவு குறையும், 100 மில்லிக்கு 60 மி.கி.
பின்னர் செயல்முறை எம்பீமியாவிற்கு செல்கிறது.
6. திரவத்தின் pH குறைகிறது.
7. எல்.டி.ஹெச் அளவு வியத்தகு அளவில் அதிகரிக்கிறது (1000 க்கும் மேற்பட்ட அலகுகள்).
காசநோய் நுரையீரல்
காரணம் நிறுவப்படாவிட்டால், முன்னாள் ஜூவண்டிபஸ் சிகிச்சை எதுவும் செய்யப்படக் கூடாது, ஆனால்
உடனடியாக தொல்லுயிர் மற்றும் பிளூரல் பாப்சியலைச் செய்து, நோயறிதலை நிறுத்துவது நல்லது.
கணையம் 17-20% வழக்குகளில் ஏற்படும். திரவ குவிப்பு
3 வழிமுறைகள் உள்ளன:
1. தூரிகை வழியாக transudation, போது அழற்சி exudate இருந்து
பாதிக்கப்பட்ட கணையம் உதரவிதானம் ஊடுருவிச் செல்கிறது.
2. நிணநீர் அமைப்பு.
3. கணையம் மற்றும் பௌலருக்கும் இடையே ஃபிஸ்துலா உருவாக்கம்
குழி - பெரும்பாலும்.
நாட்பட்ட சிறுநீர்க்குழாய் அழற்சிகளில் பெரும்பாலும் பௌதிகவியல் ஏற்படுகிறது.
மருத்துவ படம் செயல்முறையின் தன்மையைப் பொறுத்தது: தீவிர கணைய அழற்சி
மார்பில் வலி, மூச்சுக்குழாய், ரேடியோகிராப்களில் - சிறு
மார்பின் இடது பாதியில் திரவத்தின் அளவு, இது கண்டறியப்பட்டது
அதன் இயக்கத்தின் போது குடலிறக்கத்தின் குவிமாடம் (elevation) மற்றும் நிலைத்தன்மையும். மணிக்கு
நாட்பட்ட குடலிறக்கம் மார்பின் அறிகுறிகளால் அடிக்கடி ஏற்படும்
(பெரும்பாலும் கணைய சுரப்பிகள் உருவாகின்றன), உமிழ்நீரை சேகரிக்கின்றன
ஒரு பெரிய எண் - விரிவான அல்லது முழு ஊடுருவல். ஆய்வில்
பிளீயல் திரவம் அமிலேஸின் அதிகரித்த அளவு உள்ளது - 100 ஆயிரம்.
யூனிட், புரதத்தின் உயர்ந்த உள்ளடக்கம், எல்டிஹெச், லுகோசைட்ஸின் எண்ணிக்கையில் 50 ஆக உயர்வு