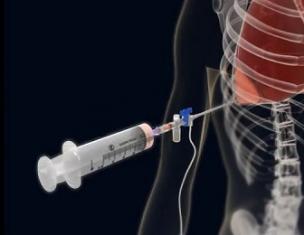
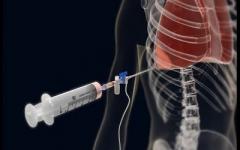
फुफ्फुस पंचर अक्सर एक नैदानिक पंचर होता है। एक नियम के रूप में, यह विभिन्न रोगों में तरल पदार्थ जमा करता है, उदाहरण के लिए, फेफड़े के ट्यूमर में, कार्डियक एडिमा में, तपेदिक या फुफ्फुसावरण में। यह तथ्य फुफ्फुस पंचर का आधार है। गुहा में द्रव का स्तर पर्क्यूशन द्वारा, रेडियोग्राफी द्वारा या फुफ्फुस गुहा की अल्ट्रासाउंड परीक्षा द्वारा निर्धारित किया जाता है। Empyema, अंतर्गर्भाशयकला रक्तस्राव और फुफ्फुस गुहा में संक्रमण भी प्रक्रिया के लिए प्रत्यक्ष संकेत हैं।
फुफ्फुस पंचर। की तकनीक
नैदानिक फुफ्फुस पंचर ड्रेसिंग रूम में या रोगी के वार्ड में किया जाता है। रोगी को नोवोकेन प्रशासित किया जाता है, इस प्रक्रिया के दौरान, रोगी पीछे बैठे हुए हथियारों के साथ बैठने की स्थिति मानता है। कोई भी नैदानिक पंचर अक्सर चिकित्सीय उपायों के साथ समाप्त होता है, अर्थात् गुहा से रोग संबंधी सामग्री का पूर्ण निष्कासन, एक एंटीसेप्टिक के साथ धोने और गुहा में जीवाणुरोधी दवाओं की शुरूआत। हेमोथोरैक्स के मामले में, ऑटोलॉगस रक्त की तैयारी के लिए प्रणाली के साथ जल निकासी की जाती है। फुफ्फुस गुहा की सामग्री के पहले भाग का मूल्यांकन डॉक्टर द्वारा नेत्रहीन रूप से किया जाता है, पूर्ण, अधिक व्यापक जानकारी प्राप्त करने के लिए, सामग्री को साइटोलॉजिकल, जैव रासायनिक और जीवाणु अनुसंधान के लिए भेजा जाता है।
फुफ्फुस पंचर। संभव जटिलताओं
इस प्रक्रिया में डॉक्टर से विशेष कौशल की आवश्यकता होती है, और फिर भी, सही दृष्टिकोण के साथ, रोगी को हेरफेर प्रक्रिया के दौरान विभिन्न जटिलताओं का अनुभव हो सकता है। यह मीडियास्टिनम, टैचीकार्डिया, पतन का एक तेज विस्थापन हो सकता है। ऐसी घटनाओं से बचने के लिए, चिकित्सक को रोगी की स्थिति की सावधानीपूर्वक निगरानी करनी चाहिए और फुफ्फुस छिद्र के दौरान ट्यूब को चुटकी में बंद कर देना चाहिए।
फुफ्फुस पंचर का उद्देश्य क्या है?
किसी भी स्वस्थ व्यक्ति के फुफ्फुस गुहा में लगभग 50 मिलीलीटर तरल पदार्थ होता है। फुफ्फुस और फुफ्फुस के रोग इस तथ्य को जन्म दे सकते हैं कि फुफ्फुस की पत्तियों के बीच एक फुफ्फुस या भड़काऊ तरल पदार्थ जमा होता है। चूंकि यह रोगी की स्थिति को बहुत खराब करता है, यह फुफ्फुसीय पंचर के दौरान हटा दिया जाता है। यदि द्रव छोटा है, तो इसका मतलब है कि रोगी एक नैदानिक पंचर से गुजर रहा है, यह असामान्य कोशिकाओं की उपस्थिति का निर्धारण करने और संचित द्रव की प्रकृति का निर्धारण करने में मदद करता है।
फुफ्फुस पंचर की तैयारी
फुफ्फुस पंचर के लिए सेट में एक बीस-ग्राम सिरिंज, एक सुई 7-10 सेमी लंबा और 1-1.2 मिमी व्यास और एक खड़ी झुकाव वाली टिप के साथ, यह एक रबर ट्यूब के साथ सिरिंज से जुड़ा हुआ है। फुफ्फुस गुहा में प्रवेश करने से हवा को रोकने के लिए, इस पर एक विशेष क्लैंप लगाया जाता है। शोध के लिए एक्सयूडेट भेजने के लिए दो से तीन ट्यूबों का एक सेट की आवश्यकता होगी, उनके अलावा, आपके पास चिमटी, टैम्पोन, रूई के साथ वैंड, साथ ही शराब, आयोडीन, कोलॉडियन और रोगी के बेहोश होने की स्थिति में एक बाँझ ट्रे होना चाहिए।
न्यूमोथोरैक्स के साथ फुफ्फुस पंचर
स्पॉन्टेनियस न्यूमोथोरैक्स भी फुफ्फुसीय पंचर के लिए एक सीधा संकेत है। इस हेरफेर को अंजाम देने की तकनीक सामान्य से अलग नहीं है, सिवाय इसके कि न्यूमोथोरैक्स के दौरान, हवा को फुफ्फुसीय पंचर से एक सिरिंज या प्लुरोस्पैसिरेटर के साथ चूसा जाता है। साँस लेना के दौरान हवा के विकास के साथ लगातार फुफ्फुस गुहा में प्रवेश करता है। चूंकि कोई उल्टा जल निकासी नहीं है, इसलिए पंचर के बाद ट्यूब पर कोई क्लैंप नहीं लगाया जाता है, लेकिन वायु जल निकासी को छोड़ दिया जाता है। यह मत भूलो कि रोगी के फुफ्फुसीय पंचर के बाद शल्य चिकित्सा विभाग में तत्काल अस्पताल में भर्ती होना चाहिए।
नैदानिक और चिकित्सीय प्रयोजनों के लिए फुफ्फुस पंचर किया जाता है।
फुफ्फुस पंचर के तरीके
रोगी ऑपरेटिंग टेबल पर या बिस्तर पर है, उसके हाथ बेडसाइड टेबल पर स्टैंड पर हैं। रोगी के बगल में एक चिकित्सा पेशेवर होना चाहिए। यह मल पर प्रक्रिया करने की अनुमति नहीं है, क्योंकि हालत की अप्रत्याशित गिरावट के कारण पुनर्जीवन उपायों के कार्यान्वयन की आवश्यकता हो सकती है।
फुफ्फुसीय पंचर से पहले Premedication आमतौर पर आवश्यक नहीं है। गंभीर दर्द और खांसी के मामले में, एक संवेदनाहारी दवा को इंट्रामस्क्युलर रूप से इंजेक्ट करने की सलाह दी जाती है। पंचर के दौरान रोगी का शांत व्यवहार और यहां तक कि सांस लेने से जटिलताओं का खतरा कम हो जाता है। एक एंटीसेप्टिक समाधान के साथ शल्य चिकित्सा क्षेत्र के उपचार और बाँझ लिनन के साथ जुदाई के बाद, छाती की दीवार के ऊतकों की स्थानीय घुसपैठ संज्ञाहरण प्रदर्शन किया जाता है। सुई की गहराई के लिए एक विश्वसनीय दिशानिर्देश एक पसली है, जिसे घने दुर्गम बाधा के रूप में महसूस किया जाता है। इससे विदा होने और सुई को नीचे की ओर झुकाकर, पसली के ऊपरी किनारे के ऊपर, इसे ऊतकों को घुसपैठ करते हुए, इंटरकोस्टल स्पेस में पहुंचाया जाता है। पसली के ऊपरी किनारे से सुई को 1 सेंटीमीटर से अधिक गहरा न धकेलें। रिब के किनारे से फुस्फुस का आवरण की दूरी औसतन 8 मिमी से अधिक नहीं है। परतें, संयोजी ऊतक मूलाधार फुस्फुस का आवरण पर, पुरानी सूजन के कारण गठित, संवेदनाहारी समाधान के साथ घुसपैठ आवश्यक नहीं है। Shvarta पसलियों से फुफ्फुस गुहा की दूरी 0.5-2.0 सेमी और अधिक तक बढ़ाता है। स्थानीय संज्ञाहरण के दौरान एक खांसी या दवा के स्वाद की सनसनी की उपस्थिति फेफड़ों में सुई के प्रवेश को इंगित करती है। इस मामले में, आपको विशिष्ट नैदानिक स्थिति के आधार पर, एक अन्य स्थान चुनने या फुफ्फुसीय पंचर करने से इनकार करने की आवश्यकता है। स्थानीय घुसपैठ संज्ञाहरण प्रदर्शन करने के बाद, 2 से 4 मिनट के लिए रुकने की सलाह दी जाती है। रोगी शरीर की स्थिति को बदल नहीं सकता है। एडेप्टर ट्यूब या एक सिरिंज के माध्यम से एक सुई के माध्यम से जुड़ा हुआ सुई रिब के ऊपरी किनारे के ऊपर फुफ्फुस गुहा में एक मामूली बल के साथ डाला जाता है। पसली के निचले किनारे के नीचे एक सुई लगाने से इंटरकोस्टल वाहिकाओं और अंतःस्रावी रक्तस्राव के लिए चोट का खतरा बढ़ जाता है, क्योंकि न्यूरोवस्कुलर बंडल रिब के निचले किनारे के नीचे से फैल सकता है। जिस समय सुई फुफ्फुस गुहा में प्रवेश करती है, विफलता की भावना प्रकट होती है, मूरिंग लाइनों की उपस्थिति के साथ अधिक स्पष्ट होती है। महाप्राण वायु और तरल। फुफ्फुस पंचर के दौरान प्राप्त द्रव को बैक्टीरियोलॉजिकल, साइटोलॉजिकल, जैव रासायनिक अध्ययनों के लिए निर्देशित किया जाता है। एस्पिरेटेड द्रव की स्वीकार्य मात्रा रोगी की भावनाओं और उद्देश्य डेटा द्वारा निर्धारित की जाती है: नाड़ी की विशेषताएं, रक्तचाप का स्तर, श्वसन दर। छाती में दर्द, खाँसी, क्षिप्रहृदयता और निम्न रक्तचाप की उपस्थिति हेरफेर को रोकने के संकेत हैं। इसे पुरुलेंट एक्सयूडेट के पूर्ण निष्कासन के लिए प्रयास करना चाहिए। मवाद की आकांक्षा के बाद, एम्पाइमा गुहा को एक एंटीसेप्टिक समाधान के साथ धोया जाता है, एंटीऑक्सीडेंट समाधान इंजेक्ट किया जाता है। फाइब्रिन बंडलों, रक्त के थक्कों और मोटी डिटरिटस की उपस्थिति सुई के बंद होने और एक्सयूडेट, रक्त की आकांक्षा की असंभवता से संकेत मिलता है। इस मामले में, पंचर एक प्रोटियोलिटिक एंजाइम या फाइब्रिनोलिटिक दवा की शुरूआत को समाप्त करने के लिए सलाह दी जाती है। दोहराया फुफ्फुस पंचर 12-24 घंटों में किया जाता है।
पंचर सुई को फुफ्फुस गुहा की गहराई में या विपरीत दिशा में जाने से रोकने के लिए, चिकित्सीय जोड़तोड़ के दौरान सुई को सुई लगाने के लिए आवश्यक है, फुफ्फुस गुहा में घुसने के बाद, त्वचा के स्तर पर एक बाँझ हेमोस्टैट लागू करें।
फुफ्फुस पंचर की जटिलताओं
1. बेहोशी, पतन। वे स्थानीय संवेदनाहारी की कार्रवाई और आंतरिक दबाव में गिरावट के संबंध में उत्पन्न होते हैं। दबाव ड्रॉप बीसीसी और संवहनी बिस्तर की मात्रा के बीच एक बेमेल की ओर जाता है। फुफ्फुसीय पंचर को तुरंत रोकना आवश्यक है, रोगी को क्षैतिज रूप से बिछाना। ब्रैडीकार्डिया में, एट्रोपिन और कार्डियोटोनिक दवाओं का प्रशासन किया जाता है। लगातार हाइपोटेंशन के साथ अंतःशिरा दवाओं protivoshokovogo कार्रवाई।
6. डायाफ्रामिक हर्निया के कारण फुफ्फुस गुहा में एक खोखले अंग (पेट, बृहदान्त्र और छोटी आंत) की चोट, आमतौर पर दर्दनाक, पंचर से पहले मान्यता प्राप्त नहीं है। आपातकालीन थोरैकोटॉमी, खोखले अंग की दीवारों में दोष का उन्मूलन और डायाफ्रामिक हर्निया को दिखाया गया है।
चिकित्सा पद्धति में, अक्सर पंचर का उपयोग किया जाता है, जिसका उद्देश्य आंतरिक अंगों की जांच करना और उन सामग्रियों का विश्लेषण करना है जो उनमें हैं। इससे प्राप्त सामग्री का विस्तृत अध्ययन करना और सटीक निदान करना संभव हो जाता है। इसके अलावा, पंचर सीधे रोगग्रस्त अंग में चिकित्सा दवाओं को इंजेक्ट करके रोग के त्वरित और प्रभावी उपचार के लिए अनुमति देता है, और इससे अतिरिक्त द्रव या हवा को भी हटा देता है।
फुफ्फुस पंचर वक्ष सर्जरी में काफी आम हेरफेर है। यह छाती और फुस्फुस का आवरण का निदान करने, रोग की गंभीरता का निर्धारण करने और उचित उपचार करने के लिए है।
नियुक्ति के लिए संकेत
इस हेरफेर के संकेत वे बीमारियां हैं जिनमें फेफड़े के पास स्थित फुफ्फुस गुहा में द्रव या वायु जमा होता है। नतीजतन, फेफड़े का संपीड़न होता है और रोगी के लिए साँस लेना मुश्किल हो जाता है। जिन रोगों के लिए फुफ्फुस गुहा का एक पंचर निर्धारित किया गया है, उनमें शामिल हैं: एक्सयूडेटिव प्लीसीरी, हाइड्रोथोरैक्स, न्यूमोथोरैक्स, संदिग्ध फुफ्फुस ट्यूमर, तपेदिक, और अन्य।
रोगी की तैयारी
किसी भी अन्य चिकित्सा प्रक्रिया की तरह, फुफ्फुस क्षेत्र का पंचर, इसकी संभावित जटिलताओं के कारण, रोगियों में एक निश्चित भय का कारण बनता है। इसलिए, रोगी को, सबसे पहले, मनोवैज्ञानिक रूप से इस प्रक्रिया के लिए तैयार रहना चाहिए और सकारात्मक तरीके से स्थापित करना चाहिए। नर्स को विनम्रतापूर्वक व्यवहार करना चाहिए, रोगी के लिए सम्मान दिखाना चाहिए, उसे नाम और संरक्षक के रूप में कॉल करना चाहिए। साक्षात्कार के दौरान, रोगी को यह समझना चाहिए कि यह परीक्षा क्यों आवश्यक है और यह क्या दर्शाता है, इसे किस क्रम में किया जाएगा। यदि रोगी सचेत है, तो इस हेरफेर के लिए उसकी लिखित सहमति प्राप्त करना आवश्यक है।
उसके बाद, प्रीमेडिकेशन किया जाता है, अर्थात्, संज्ञाहरण के लिए रोगी की तैयारी। इसमें एनेस्थेसियोलॉजिस्ट की एक परीक्षा शामिल है, जो भावनात्मक तनाव को दूर करने और संज्ञाहरण के दौरान उपयोग किए जाने वाले साधनों से एलर्जी की प्रतिक्रिया को रोकने के लिए नींद की गोलियां, ट्रैंक्विलाइज़र, एंटीहिस्टामाइन जैसी दवाओं की शुरूआत शामिल है। फुफ्फुस पंचर की तैयारी भी एक रोगी में रक्तचाप और नाड़ी का माप है।
प्रक्रिया को पूरा करना
प्रक्रिया शुरू करने से पहले, नर्स को अपने आचरण के लिए आवश्यक सब कुछ तैयार करना चाहिए: एक बाँझ मेज, बाँझ उपकरण, और डॉक्टर को अपने हाथों को संभालने और बाँझ कपड़ों पर रखने में भी मदद करनी चाहिए। इसके अलावा, नर्स की जिम्मेदारी होती है कि वह मरीज को निर्धारित समय पर उपचार कक्ष में पहुंचाए। फुफ्फुस क्षेत्र के पंचर के हेरफेर के दौरान रोगी को बैठने की स्थिति में होना चाहिए, डॉक्टर को उसकी पीठ, मेज पर उसके हाथ, लेकिन प्रक्रिया के दौरान इंटरकोस्टल स्पेस का विस्तार करने के लिए एक हाथ उठाया जाना चाहिए। हालांकि अक्सर गंभीर परिस्थितियों में, हेरफेर किया जा सकता है जब रोगी लापरवाह स्थिति में होता है।
इस प्रक्रिया में एक प्रक्रियात्मक और वार्ड नर्स शामिल है, जो डॉक्टर को आवश्यक सहायता प्रदान करते हैं। शुरू होने से पहले, पंचर साइट को एक आयोडीन समाधान और क्लोरहेक्सिडिन समाधान के साथ कीटाणुरहित किया जाता है, और फिर एक बाँझ नैपकिन के साथ सूख जाता है। 0.5% नोवोकेन के समाधान के साथ, त्वचा संज्ञाहरण किया जाता है। हेरफेर के लिए, फुफ्फुस पंचर के लिए एक सिरिंज और एक पतली सुई का उपयोग किया जाता है, जो एक रबर ट्यूब्यूल की मदद से सिरिंज से जुड़ा होता है। प्रक्रिया के दौरान फुस्फुस को प्रवेश करने से रोकने के लिए इस पर एक क्लिप है।
एक पंचर एक डॉक्टर द्वारा किया जाता है जो इसे रोग के आधार पर करता है: दूसरे या तीसरे इंटरकोस्टल स्पेस में, जब फुफ्फुस या सातवें या आठवें इंटरकोस्टल स्पेस से हवा निकाली जाती है, तो उस स्थिति में जब इससे अतिरिक्त तरल पदार्थ निकालना आवश्यक होता है, लेकिन रिब के ऊपरी किनारे पर जरूरी नहीं है। तंत्रिका अंत स्पर्श करें। दूसरे हाइपोकॉन्ड्रिअम के ऊपर सुई का परिचय लक्ष्य तक नहीं पहुंच सकता है, क्योंकि यह तरल के स्तर से ऊपर होगा। साथ ही कम सुई लगाना पेट के अंगों के लिए खतरनाक नुकसान है।
फुफ्फुस से धीमी गति से हवा और संचित द्रव को हटा दें। यदि सिरिंज में खूनी फोम पाया जाता है, साथ ही जब रोगी खांसी करता है, तो हेरफेर रोक दिया जाता है। फुस्फुस से तरल पदार्थ इकट्ठा करने के बाद, इसे बाँझ सूखे पकवान में रखा जाता है। पंचर साइट पर, वे अपनी उंगलियों से त्वचा को निचोड़ते हैं, सुई को ध्यान से हटाते हैं और इस क्षेत्र को एक बाँझ टैम्पोन और एक बाँझ नैपकिन के साथ एक शराबी समाधान के साथ संसाधित करते हैं। गंभीर मामलों में, आपातकालीन देखभाल के लिए, समय-समय पर पुनर्जीवन के लिए सुई को हटाया नहीं जाता है।
इस प्रक्रिया के अंत के बाद, प्रयोगशाला फुफ्फुस क्षेत्र की सामग्री का विश्लेषण करती है। फुफ्फुस पंचर में किसी भी चिकित्सा हस्तक्षेप के साथ, यहां तक कि पेशेवर आचरण के साथ, तचीकार्डिया, मीडियास्टिनल अव्यवस्था, पतन, फेफड़े के पंचर, फुफ्फुस में यकृत रक्तस्राव, चेतना की हानि, दौरे के रूप में विभिन्न जटिलताएं पैदा हो सकती हैं। इसलिए, रोगी की स्थिति की सावधानीपूर्वक निगरानी करना आवश्यक है, ताकि यदि आवश्यक हो, जल्दी से क्लैंप को बंद करें और ऑपरेशन को रोक दें। फुफ्फुसीय पंचर के बाद, रोगी को अस्पताल के वार्ड में एक गर्नरी पर ले जाया जाता है और उसे अभी भी एक दिन के लिए चिकित्सकों की निगरानी में होना चाहिए।
फुफ्फुस पंचर
फुफ्फुस पंचर वक्षस्थल, फुफ्फुसावरण एक प्रक्रिया है जिसके द्वारा छाती और फुफ्फुस को एक खोखली सुई से छिद्रित किया जाता है, दोनों निदान और चिकित्सीय प्रयोजनों के लिए।
संकेत और मतभेद
फुफ्फुस पंचर के लिए निम्नलिखित संकेत हैं:
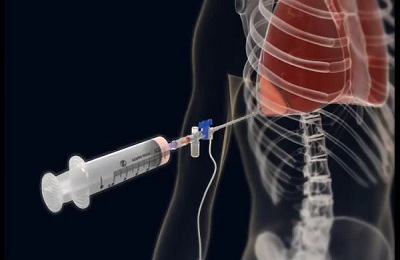
एक फुफ्फुस पंचर रक्त, वायु, मवाद की उपस्थिति को निर्धारित करना संभव बनाता है और इस तरह उन्हें बाहर पंप करता है। यह फेफड़ों को सीधा करने और अनुसंधान के लिए बायोप्सी लेने का अवसर भी प्रदान करता है। इसके अलावा, एंटीबायोटिक्स, एंटीसेप्टिक्स, हार्मोनल और एंटीकैंसर दवाएं इंजेक्ट की जाती हैं।
इसके कार्यान्वयन की आवश्यकता तब भी होती है जब रोगी को न्यूमोथोरैक्स होता है, लेकिन रोगी के बेहोश होने पर कार्यान्वयन जटिल होता है।
लेकिन कुछ मतभेद हैं:
कफ के इलाज के लिए हमारे कई पाठक और ब्रोंकाइटिस, निमोनिया, ब्रोन्कियल अस्थमा, तपेदिक के सुधार के लिए सक्रिय रूप से फादर जॉर्ज के मठ संग्रह द्वारा उपयोग किया जाता है। इसमें 16 औषधीय पौधे शामिल हैं जो पुरानी खांसी, ब्रोंकाइटिस और धूम्रपान द्वारा उकसाने वाली खांसी के उपचार में बेहद प्रभावी हैं।
- रोगी को दाद होता है।
- रक्त के थक्के विकार।
- प्रक्रिया के स्थल पर त्वचा की अखंडता का उल्लंघन।
- पुरुलेंट त्वचा के घावों के साथ।
 महिलाओं में प्रसव और स्तनपान के समय में अतिरिक्त वजन (130 किग्रा और अधिक) की उपस्थिति के साथ-साथ फुफ्फुसीय पंचर के लिए दिल और रक्त वाहिकाओं के रोगों में, संकेत एक डॉक्टर द्वारा निर्धारित किया जाना चाहिए।
महिलाओं में प्रसव और स्तनपान के समय में अतिरिक्त वजन (130 किग्रा और अधिक) की उपस्थिति के साथ-साथ फुफ्फुसीय पंचर के लिए दिल और रक्त वाहिकाओं के रोगों में, संकेत एक डॉक्टर द्वारा निर्धारित किया जाना चाहिए।
कुछ डर की प्रक्रिया, इस कारण से रोगी को भावनात्मक रूप से तैयार करना आवश्यक हो जाता है। डॉक्टर इस तकनीक के फायदे और इसके कार्यान्वयन की विधि बताते हैं, यदि संभव हो तो, रोगी प्रक्रिया को सहमति लिखता है।
रोगी के फुफ्फुसीय पंचर के लिए तैयारी नोवोकेन की शुरुआत से तुरंत पहले होती है: रोगी की परीक्षा, दबाव, नाड़ी का निर्धारण। एलर्जी की उपस्थिति में, इसे रोकने के लिए अतिरिक्त दवाएं पेश की जाती हैं।
की तकनीक
प्रक्रिया के लिए निम्नलिखित उपकरण आवश्यक हैं:

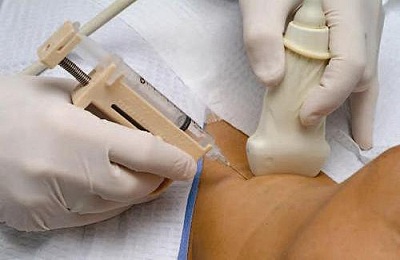
रोगी नीचे बैठ जाता है, शरीर थोड़ा आगे झुक जाता है, जबकि मेज पर या कुर्सी के पीछे झुककर, अधिक कठिन स्थिति में - नीचे लेट जाता है। पंचर एक्सिलरी या स्कैपुलर लाइन पर किया जाता है, आमतौर पर सातवीं और आठवीं पसली के बीच, या दूसरी और तीसरी पसलियों के बीच - हवा निकालने के लिए। पंचर साइट को आयोडीन और क्लोरहेक्सिडिन के समाधान के साथ इलाज किया जाता है, नोवोकेन एनेस्थेटीज़।
आपको यह जानने की जरूरत है कि सिरिंज पिस्टन की मात्रा जितनी कम होगी, रोगी को दर्द कम होगा, हेरफेर के कार्यान्वयन में अनुभव होगा, विशेष रूप से यह बच्चे के शरीर को चिंतित करता है।
प्रक्रिया के लिए, एक सिरिंज और एक सुई का उपयोग किया जाता है, जो एक रबर ट्यूब की भागीदारी के साथ सिरिंज से जुड़ी होती हैं; हवा पर फुस्फुस को गुजरने से रोकने के लिए इस पर एक क्लिप है। एक पंचर सीधे पसली के ऊपरी किनारे के साथ बनाया जाता है, ताकि नसों और इंटरकोस्टल धमनी को प्रभावित न करें, जो कि और भी खतरनाक है, क्योंकि रक्तस्राव को रोकना बेहद मुश्किल है। सुई को बहुत सावधानी से डाला जाना चाहिए, ताकि यह उस जगह में ठीक से प्रवेश करे जहां से तरल पदार्थ या हवा को बाहर निकालने के लिए आवश्यक है, ताकि पेट के अंगों के साथ या तरल पदार्थ के संचय के ऊपर संपर्क से बचा जा सके।
 सुई को धीरे-धीरे और धीरे-धीरे निचोड़े गए नोवोकेन से पेश किया जाता है। जब सुई उरोस्थि की मांसपेशियों और कोमल ऊतकों से गुजरती है, तो सुई दसवीं पास होती है, और उस समय, जब सुई फुस्फुस के माध्यम से गुजरती है और फुफ्फुस गुहा में प्रवेश करती है, तो यह शांति से चलता है और महसूस करता है कि कुछ भी नहीं है।
सुई को धीरे-धीरे और धीरे-धीरे निचोड़े गए नोवोकेन से पेश किया जाता है। जब सुई उरोस्थि की मांसपेशियों और कोमल ऊतकों से गुजरती है, तो सुई दसवीं पास होती है, और उस समय, जब सुई फुस्फुस के माध्यम से गुजरती है और फुफ्फुस गुहा में प्रवेश करती है, तो यह शांति से चलता है और महसूस करता है कि कुछ भी नहीं है।
सिरिंज पिस्टन धीरे से वापस खींचना शुरू कर देता है और इस तरह फुफ्फुस गुहा के "अनावश्यक भराई" को बाहर निकालता है: रक्त, मवाद, वायु, प्रवाह (एक्सयूडेट)। यह फुफ्फुसीय पंचर के परिणाम की प्राथमिक समझ होगी, जो निदान के लिए महत्वपूर्ण है।
फिर एक डिस्पोजेबल सिरिंज की सुई को एक पुन: प्रयोज्य के साथ बदल दिया जाता है, जो मोटा होता है। उसके लिए, एडेप्टर के लिए धन्यवाद, इलेक्ट्रिक पंप की नली जुड़ी हुई है और फुफ्फुस गुहा में फिर से डाली गई है, लेकिन संज्ञाहरण के साथ। सामग्री का आगे उत्पादन इलेक्ट्रिक पंप के संचालन के कारण होता है।
इस तरह, फुस्फुस से हवा और तरल निकाल दिया जाता है, लेकिन जब सिरिंज में एक रक्त फोम दिखाई देता है या रोगी को खांसी शुरू होती है, तो प्रक्रिया बाधित होती है।
जब हेरफेर पूरा हो जाता है, तो पंचर क्षेत्र उंगलियों के साथ संकुचित होता है, सुई धीरे से पहुंच जाती है और त्वचा को शराब के समाधान के साथ कीटाणुरहित किया जाता है, एक बाँझ टैम्पोन को शीर्ष पर समायोजित किया जाता है। आपातकालीन पुनरुत्थान करने में सक्षम होने के लिए खतरनाक रोगियों के पास सुई नहीं है। फुफ्फुस छिद्र को बाहर निकालने की तकनीक फुफ्फुस गुहा की सामग्री के एक अध्ययन के साथ समाप्त होती है।
संभव जटिलताओं
इस तरह के ऑपरेशन के दौरान, यदि चिकित्सक द्वारा छोटी-मोटी गलतियाँ भी की जाती हैं, उदाहरण के लिए फुफ्फुसीय पंचर की कुछ जटिलताएँ हो सकती हैं:

फेफड़ों की चोट के मामले में, रोगी को खांसी शुरू हो जाएगी, और मुंह में दवा की शुरूआत के साथ, एक उपयुक्त स्वाद बनता है। यदि रक्तस्राव शुरू होता है, तो रक्त सिरिंज में रिस रहा है। ब्रोंकोप्लेयुरल फिस्टुला के निर्माण के दौरान, रोगी को खांसी भी शुरू हो जाती है।
सेरेब्रल एम्बोलिज्म के विकास के साथ, जो दृष्टि की हानि का संकेत देगा, रोगी कुछ मामलों में, आक्षेप, बेहोश हो सकता है। जब एक सुई पेट में प्रवेश करती है, तो इसकी सामग्री सिरिंज में दिखाई देती है, या हवा में प्रवेश करती है।
 यदि उपरोक्त लक्षणों में से कम से कम एक लक्षण दिखाई देता है, तो सुई जाती है, रोगी अपनी पीठ के बल लेट जाता है। सर्जन द्वारा एक तत्काल हस्तक्षेप की आवश्यकता है, और यदि न्यूरोपैथोलॉजिस्ट और रिससिटेटर बेहोश हैं। बेशक, परिणाम काफी गंभीर हो सकते हैं, हालांकि, यदि आप इस तकनीक को नहीं करते हैं, तो स्थिति रोगी के लिए जीवन के लिए खतरा बन सकती है और बाद में फेफड़ों को हटाने की आवश्यकता होगी।
यदि उपरोक्त लक्षणों में से कम से कम एक लक्षण दिखाई देता है, तो सुई जाती है, रोगी अपनी पीठ के बल लेट जाता है। सर्जन द्वारा एक तत्काल हस्तक्षेप की आवश्यकता है, और यदि न्यूरोपैथोलॉजिस्ट और रिससिटेटर बेहोश हैं। बेशक, परिणाम काफी गंभीर हो सकते हैं, हालांकि, यदि आप इस तकनीक को नहीं करते हैं, तो स्थिति रोगी के लिए जीवन के लिए खतरा बन सकती है और बाद में फेफड़ों को हटाने की आवश्यकता होगी।
यह इस कारण से है कि जबकि फुफ्फुस पंचर किया जाता है - वक्षस्थल, रोगी को लगातार निगरानी की जानी चाहिए ताकि, यदि आवश्यक हो, तो तत्काल क्लैंप को बंद करें और पंचर को समाप्त करें। रोगी को रोगी के उपचार में रखा जाता है और दिन एक चिकित्सक की देखरेख में होता है।
फुफ्फुसीय पंचर प्रवाह के इलाज के लिए सबसे प्रभावी तरीका है, इसे गुणात्मक रूप से संचालित करने के लिए, रोगी की जांच करना, परीक्षण करना और प्रक्रिया के लिए एक योग्य चिकित्सक का चयन करना आवश्यक है।
फुफ्फुस गुहा का पंचर निदान के सबसे महत्वपूर्ण तरीकों में से एक माना जाता है, क्योंकि यह इसकी मदद से है कि प्रारंभिक चरण में विभिन्न गंभीर बीमारियों का पता लगाया जाता है, जिससे समय पर आवश्यक उपचार शुरू करना और रोगी की त्वरित वसूली करना संभव हो जाता है। यदि किसी रोगी को आंतरिक अंगों का कैंसर है, तो फुफ्फुस पंचर के लिए संकेत रोगी की भलाई में सुधार करने का अवसर प्रदान करेगा।
फुफ्फुस पंचर(देर से फुफ्फुस फुफ्फुस; पर्यायवाची फुफ्फुसावरण, वक्षस्थल) - छाती की दीवार और पार्श्विका फुस्फुस का आवरण एक खोखले सुई के साथ या निदान (नैदानिक पंचर) और / या उपचार (चिकित्सीय पंचर) के उद्देश्य के लिए। नैदानिक कार्यों को अक्सर चिकित्सा के साथ जोड़ा जाता है।
फुफ्फुसीय पंचर मुख्य रूप से एक्सयूडेटिव फुफ्फुसीय, एम्पाइमा, हाइड्रोथोरैक्स में किया जाता है; इसके अलावा, यह हेमोथोरैक्स, काइलोथोरैक्स, सहज या दर्दनाक न्यूमोथोरैक्स में उत्पन्न होता है, कम अक्सर संदिग्ध फुफ्फुस ट्यूमर के मामलों में। यह बैक्टीरियोलॉजिकल, साइटोलॉजिकल और फिजियो-केमिकल अध्ययनों के लिए अपनी सामग्री प्राप्त करने के लिए एक्सयूडेट, ट्रांसुडेट, रक्त, वायु के फुफ्फुस गुहा में उपस्थिति स्थापित करने की अनुमति देता है। पी। उपधारा की सहायता से, फुफ्फुस गुहा की पैथोलॉजिकल सामग्री को चूसा जाता है, धुलाई को अंजाम दिया जाता है और विभिन्न दवाओं को इसमें पेश किया जाता है (एंटीसेप्टिक्स, एंटीबायोटिक्स, प्रोटियोलिटिक एंजाइम, फाइब्रॉएटिक, हार्मोनल और एंटीट्यूमर एजेंट)। पी। लगाते समय प्रदर्शन भी करें वातिलवक्ष चिकित्सीय या नैदानिक उद्देश्यों के लिए।
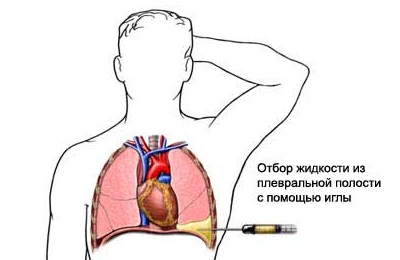
आमतौर पर पंचर रोगी के बैठने की स्थिति में किया जाता है। जब फुफ्फुस गुहा में तरल पदार्थ जमा होता है, तो रोगी के सिर और धड़ को आगे की ओर झुकना चाहिए और पंचर की तरफ कंधे को ऊपर और आगे की ओर पीछे हटाना चाहिए, जिससे इंटरकोस्टल रिक्त स्थान को बढ़ाया जा सकता है; रोगी के सिर और बांह को सहारा देना चाहिए। पी। के फुस्फुस का आवरण में व्यापक cicatricial प्रक्रियाओं के साथ, यह एक स्वस्थ पक्ष में झूठ बोलने वाले रोगी की स्थिति में इसे बाहर ले जाने के लिए सुरक्षित है; ड्रेसिंग या ऑपरेटिंग टेबल का सिर अंत थोड़ा कम है। यह स्थिति फेफड़े की नसों में घाव और हवा में प्रवेश करने की स्थिति में हवाई सेरेब्रल एम्बोलिज्म को रोकती है।
फुफ्फुसीय पंचर एसेपिसिस के नियमों के अनुपालन में किया जाता है, एक नियम के रूप में, स्थानीय संज्ञाहरण के तहत नोवोकेन के 0.5% समाधान के साथ (10-15) मिलीलीटर)। फुफ्फुस गुहा से तरल पदार्थ निकालने के लिए, मध्य अक्षीय और स्कैपुलर लाइनों के बीच सातवें या आठवें इंटरकोस्टल स्थान में एक पंचर बनाया जाता है; वायु निकास के लिए - मिडक्लेविकुलर लाइन में दूसरे या तीसरे इंटरकोस्टल स्पेस में। पंचर साइट को पर्क्यूशन, ऑस्केल्टेशन और फ्लोरोस्कोपी का उपयोग करके स्पष्ट किया जाता है। छाती की दीवार को पसली के ऊपरी किनारे पर छेद किया जाता है ताकि इंटरकोस्टल वाहिकाओं और उसके निचले किनारे पर स्थित तंत्रिका को नुकसान न हो। फुफ्फुस गुहा की सामग्री को एक पारंपरिक सिरिंज, जेनेट के सिरिंज या विभिन्न विशेष सक्शन उपकरणों के साथ जोड़ा जाता है। एक सिरिंज या सक्शन डिवाइस एक सुई (ट्रोकार) से जुड़ा होता है जिसे फुफ्फुस गुहा में क्रेन या रबर ट्यूब के साथ डाला जाता है। फुफ्फुस गुहा से हवा या तरल पदार्थ चूसने पर, सिरिंज को डिस्कनेक्ट करने से पहले, एक क्लैंप को ट्यूब पर रखा जाता है या वाल्व बंद होता है, जो फुफ्फुस गुहा में प्रवेश करने से हवा को रोकने में मदद करता है। जैसा कि फुफ्फुस सामग्री को हटा दिया जाता है, सुई की दिशा कभी-कभी कुछ हद तक बदल जाती है। फुफ्फुस गुहा से बड़ी मात्रा में हवा या तरल पदार्थ की निकासी धीरे-धीरे बाहर निकाली जानी चाहिए ताकि मीडियास्टिनम का तेजी से विस्थापन न हो सके। प्रयोगशाला अनुसंधान के लिए तरल के नमूने बाँझ ट्यूबों में एकत्र किए जाते हैं, बाकी तरल एक वॉल्यूमेट्रिक फ्लास्क में। पी। सील के बाद त्वचा में एक छेद को कोलोडियन या नोविकोव तरल से सील कर दिया जाता है।
पी। पी। बाहर ले जाने पर। जटिलताएं संभव हैं: एक फेफड़े, डायाफ्राम, यकृत, प्लीहा, पेट (अंजीर।), अंतःस्रावी रक्तस्राव, सेरेब्रल वाहिकाओं के वायु अवतारवाद का पंचर। जब एक फेफड़े को पंचर किया जाता है, तो एक खांसी दिखाई देती है, और यदि दवाओं को फेफड़े के ऊतकों में पेश किया जाता है, तो मुंह में उनका स्वाद महसूस होता है। पीडब्लू के दौरान अंतर्गर्भाशयी रक्तस्राव की स्थिति में, स्कार्लेट रक्त सिरिंज में प्रवेश करता है, और एक ब्रोन्कोपल न्यूरल की उपस्थिति में, हेमोप्टाइसिस होता है। हवाई सेरेब्रल एम्बोलिज्म एक या दोनों आंखों में तीव्र अंधापन प्रकट कर सकता है, अधिक गंभीर मामलों में, चेतना की हानि, आक्षेप (देखें) दिल का आवेश )। यदि एक सुई डायाफ्राम के माध्यम से पेट में प्रवेश करती है, तो सिरिंज में हवा और गैस्ट्रिक सामग्री का पता लगाया जा सकता है। पी। के दौरान सभी जटिलताओं के साथ, फुफ्फुस गुहा से सुई को हटाने के लिए आवश्यक है, रोगी को अपनी पीठ पर क्षैतिज स्थिति में डालें, एक सर्जन को बुलाएं, और एक एयर ब्रेन एम्बोलिज्म में - एक न्यूरोलॉजिस्ट और पुनर्जीवनकर्ता।
जटिलताओं की रोकथाम में पंचर साइट का सावधानीपूर्वक निर्धारण और सुई की दिशा, हेरफेर के तरीकों और तकनीकों का सख्त पालन शामिल है।
फुफ्फुस बहाव (फुफ्फुस-फुफ्फुसीय फुफ्फुसीयता फुस्फुस से संबंधित; लाट। पंचर इंजेक्शन; पंचर; पर्यायवाची: फुफ्फुसावरण, वक्षस्थल) - छाती की दीवार और पार्श्विका फुस्फुस का आवरण एक खोखले सुई या trocar के साथ निदान (नैदानिक पी।) और (या) उपचार के उद्देश्य के लिए। पी। एन।)। फुफ्फुस पंचर एचएल का उत्पादन करते हैं। आगमन। एक्सयूडेटिव प्लीसी, हाइड्रोथोरैक्स, हेमोथोरैक्स, काइलोथोरैक्स, न्यूमोथोरैक्स के साथ। डायग्नोस्टिक पंचर बैक्टीरियल के लिए अपनी सामग्री प्राप्त करने के लिए एक्सयूडेट, ट्रांसुडेट, रक्त, चाइल, वायु के फुफ्फुस गुहा में उपस्थिति को स्पष्ट करने की अनुमति देता है।, भौतिक। , सेशन। अनुसंधान। चिकित्सीय pct के कार्य फुफ्फुस सामग्री को हटाने, फुफ्फुस गुहा की धुलाई और विभिन्न दवाओं की शुरूआत में हैं। अक्सर, नैदानिक पंचर चिकित्सीय के साथ संयुक्त। पंचर एक डॉक्टर द्वारा किया जाता है। आपात स्थिति के मामले में (उदाहरण के लिए, वाल्वुलर ट्रैकोमैटिक न्यूमोथोरैक्स के साथ), यह एक पैरामेडिक द्वारा किया जा सकता है। आमतौर पर पंचर रोगी के बैठने की स्थिति में बनाया जाता है। जब फुफ्फुस गुहा में तरल पदार्थ जमा हो जाता है, तो रोगी के सिर और धड़ को आगे की ओर झुकना चाहिए, और पंचर की तरफ के हाथ को आगे और आगे बढ़ाया जाना चाहिए, जो इंटरकोस्टल रिक्त स्थान के विस्तार में योगदान देता है और पंचर की सुविधा देता है। इस प्रयोजन के लिए कुर्सी या पीछे की मेज का उपयोग करके रोगी के सिर और हाथ का समर्थन किया जाना चाहिए। फुस्फुस का आवरण में व्यापक cicatricial परिवर्तन के साथ, यह स्वस्थ पक्ष पर झूठ बोलने वाले रोगी की स्थिति में पंचर करने के लिए सुरक्षित है; इस मामले में ऑपरेटिंग या ड्रेसिंग टेबल का सिर अंत थोड़ा कम है। यह स्थिति फेफड़े की नसों में घाव और हवा में प्रवेश करने की स्थिति में हवाई सेरेब्रल एम्बोलिज्म को रोकती है। फुफ्फुसीय पंचर सड़न रोकनेवाला स्थितियों के तहत किया जाता है, एक नियम के रूप में, नोवोकेन (10-15 मिलीलीटर) के 0.5% पी-रम के साथ स्थानीय संज्ञाहरण के तहत। फुफ्फुस गुहा से तरल पदार्थ को निकालने के लिए, एक पंचर आमतौर पर सातवें या आठवें इंटरकोस्टल स्पेस में बनाया जाता है, मध्य-अक्षीय और स्कापुलर लाइनों के बीच, और दूसरे या तीसरे इंटरकोस्टल स्पेस में एयर निष्कर्षण के लिए, मिडक्लेविक लाइन के साथ। पंचर साइट को पर्क्यूशन, ऑस्केल्टेशन, फ्लोरोस्कोपी का उपयोग करके स्पष्ट किया जाता है। इंटरकोस्टल वाहिकाओं और तंत्रिका को चोट से बचने के लिए, पसलियों के ऊपरी किनारे पर पंचर बनाया जाता है। फुफ्फुस गुहा की सामग्री एक पारंपरिक सिरिंज, जेनेट की सिरिंज, या विशेष सक्शन तंत्र (एस्पिरेटर देखें) के साथ aspirated हैं। सिरिंज एक क्रेन या एक रबर (प्लास्टिक) ट्यूब के साथ सुई (या trocar) से जुड़ा हुआ है। सुई से सिरिंज को डिस्कनेक्ट करने से पहले, हवा बंद करने या फुफ्फुस गुहा में प्रवेश करने से रोकने के लिए रबर ट्यूब पर एक क्लिप लगाएं। प्रयोगशाला अनुसंधान के लिए तरल के नमूने बाँझ ट्यूबों में एकत्र किए जाते हैं, बाकी तरल एक वॉल्यूमेट्रिक फ्लास्क में। पी। सील के बाद त्वचा में एक छेद को कोलोडियन या नोविकोव तरल के साथ सील कर दिया जाता है। जब पी के पी को बाहर ले जाना संभव जटिलताओं - एक फेफड़े, एक डायाफ्राम और आसन्न पेट के अंगों का घाव। यदि ऐसी चोटों का संदेह है, तो सुई तुरंत हटा दी जाती है, बीमारों के लिए शहद स्थापित किया जाता है। निगरानी; एक खतरनाक जटिलता है, मस्तिष्क संबंधी संवहनी विकृति (प्रतीकवाद देखें)। जटिलताओं की रोकथाम पंचर के तरीकों और तकनीकों का सख्त कार्यान्वयन है। एम। आई। पेरेलमैन।
विषय: फुफ्फुस गुहा में प्रवाह का विभेदक निदान।
फुफ्फुस गुहा में फैलाव का निदान सालाना लगभग 1 मिलियन में किया जाता है।
बीमार। लेकिन फुफ्फुस बहाव की सही आवृत्ति को स्थापित करना मुश्किल है, क्योंकि
फुस्फुस का आवरण में रोग प्रक्रियाएं माध्यमिक होती हैं। इसके बावजूद
फुफ्फुस गुहा में द्रव संचय की माध्यमिक प्रकृति, अक्सर
अंतर्निहित बीमारी की गंभीरता को निर्धारित करता है, और कुछ मामलों में आवश्यकता होती है
विशेष चिकित्सीय उपाय। विभेदक निदान पर आधारित है
सिद्धांत: इसके माध्यम से फुफ्फुस बहाव के अस्तित्व की स्थापना से
इस प्रवाह के एटियलजि की पहचान करने के लिए विशेषता (ट्रांसुडेट या एक्सयूडेट)।
यह दृष्टिकोण रोग की शीघ्र पहचान की संभावना प्रदान करेगा और
उसका प्रारंभिक उपचार।
सामान्य और पैथोलॉजिकल फिजियोलॉजी।
आम तौर पर पार्श्विका और आंत के फुस्फुस के आवरण के बीच 1-2 मिलीलीटर होता है
तरल पदार्थ जो आंत के फुस्फुस को पार्श्विका के साथ स्लाइड करने की अनुमति देता है
सांस की गति का समय। इसके अलावा, तरल की इतनी कम मात्रा
दो सतहों के आसंजन के बल को वहन करता है। पार्श्विका फुस्फुस का आवरण में सामान्य
अधिक लसीका वाहिकाओं, आंत में - अधिक रक्त। व्यास
आंत के फुफ्फुस में रक्त केशिकाओं केशिकाओं के व्यास से बड़ा है
पार्श्विका फुस्फुस का आवरण। पार्श्विका फुस्फुस का आवरण में तरल पदार्थ की आवाजाही होती है
transcapillary विनिमय Starling के कानून के अनुसार। इस कानून का सार
यह है कि द्रव की गति अंतर के कारण है
हाइड्रोस्टैटिक और ऑन्कोटिक दबाव के पूर्ण ढाल।
इस कानून के अनुसार, पार्श्विका से सामान्य फुफ्फुस द्रव
फुफ्फुस फुफ्फुस गुहा में जाता है, जहां से यह आंत द्वारा अवशोषित होता है
फुस्फुस का आवरण। ऐसा माना जाता है कि पार्श्विका फुस्फुस का आवरण में 100 मिलीलीटर तरल पदार्थ बनता है
घंटे, 300 मिलीलीटर अवशोषित होता है, इसलिए फुफ्फुस गुहा द्रव में
वस्तुतः कोई नहीं। द्रव के अन्य आंदोलन: द्रव उत्सर्जन
फुफ्फुस गुहा पार्श्विका के लसीका वाहिकाओं के माध्यम से हो सकता है
फुस्फुस का आवरण। स्वस्थ व्यक्तियों में, लसीका वाहिकाओं के माध्यम से तरल पदार्थ की निकासी होती है
20 मिली / घंटा, यानी प्रति दिन 500 मिली।
फुफ्फुसावरण के दौरान फुफ्फुस गुहा में द्रव संचय के तंत्र।
1. पार्श्विका फुस्फुस का आवरण की पारगम्यता बढ़ जाती है, जो की ओर जाता है
आंत में केशिका हाइड्रोस्टेटिक दबाव में वृद्धि और
पार्श्विका फुस्फुस का आवरण।
2. फुफ्फुस गुहा में प्रोटीन की मात्रा में वृद्धि,
3. रक्त प्लाज्मा के ऑन्कोटिक दबाव को कम करना।
4. अंतर्गर्भाशयकला दबाव में कमी (के कारण atelectasis के साथ
ब्रोन्कोजेनिक फेफड़ों का कैंसर, सारकॉइडोसिस)।
5. लसीका वाहिकाओं के माध्यम से फुफ्फुस द्रव के बहिर्वाह का उल्लंघन।
कार्सिनोमैटस प्लीसीरी में, कई तंत्रों का संयोजन संभव है।
विभेदक निदान के लिए नैदानिक खोज में निम्नलिखित 3 शामिल हैं
1. पहला चरण - फुफ्फुस में द्रव की उपस्थिति की स्थापना
2. फुफ्फुस बहाव के चरित्र की स्थापना - ट्रांसुडेट या
रिसाव। यदि यह एक ट्रांसड्यूट है, तो अंतर्निहित बीमारी का इलाज करना आवश्यक है और
तब ट्रांसड्यूस का समाधान होता है। यदि आपने निर्धारित किया है कि यह बुझा हुआ है
(फुलेरा की हार), एक्सयूडेट के कारण को स्थापित करना आवश्यक है।
3. एक्सयूडेट के कारण को स्थापित करना।
फुफ्फुस गुहा में प्रवाह के साथ रोगी की परीक्षा की योजना:
1. नैदानिक परीक्षा: शिकायतें, एनामनेसिस, भौतिक डेटा।
2. एक्स-रे परीक्षा: छाती एक्स-रे,
चेस्ट टोमोग्राफी, ब्रोन्कोग्राफी, सीटी।
3. थोरैकोसेंटिस - फुफ्फुस पंचर।
4. फुफ्फुस द्रव की जांच: उपस्थिति, प्रोटीन,
लैक्टेट डिहाइड्रोजनेज स्तर, ग्लूकोज स्तर, एमाइलेज।
5. फुफ्फुस बहाव की साइटोलॉजिकल परीक्षा।
6. आक्रामक अनुसंधान के तरीके - खुली फुफ्फुस बायोप्सी,
फेफड़े का स्कैन, फुफ्फुसीय वाहिकाओं की एंजियोग्राफी।
7. परिशोधित फुफ्फुस के साथ, अल्ट्रासाउंड का बहुत महत्व है।
रोगी की शिकायतें:
· छाती में दर्द (दर्द हमेशा हार की बात करता है)
पार्श्विका फुस्फुस का आवरण, और बहुधा बहुउद्देशीय फुफ्फुसावरण)
· सूखी गैर-उत्पादक खांसी। यह माना जाता है कि द्रव का संचय
ब्रोन्ची के अभिसरण, उनके संपीड़न और स्वाभाविक रूप से जलन की ओर जाता है
खांसी है। सूखी खांसी अंतर्निहित बीमारी का प्रकटन हो सकती है।
· डिस्पेनिया - फुफ्फुस गुहा में बहाव का मुख्य लक्षण। संचय
फुफ्फुस गुहा में द्रव कुलपति में कमी और श्वसन के विकास की ओर जाता है
कमी, जिसका मुख्य अभिव्यक्ति सांस की तकलीफ है।
सामान्य निरीक्षण:
· अन्य अंगों और प्रणालियों को नुकसान के संकेत: चाहे: परिधीय
शोफ, जिगर के संकेत, थायरॉयड ग्रंथि का इज़ाफ़ा, संयुक्त क्षति,
बढ़े हुए लिम्फ नोड्स, बढ़े हुए दिल
तिल्ली, जलोदर, आदि।
· प्रणाली द्वारा परीक्षा: छाती परीक्षा का भुगतान करें -
रिब रिक्त स्थान की चिकनाई, सेल के प्रभावित आधे हिस्से का अंतराल,
टक्कर ध्वनि को कम करने वाले स्थान। यदि फुफ्फुस में द्रव की मात्रा
गुहा छोटा है, फिर आप एक छोटी सी टक्कर ध्वनि नहीं प्राप्त कर सकते हैं। की जरूरत है
रोगी की स्थिति को बदल दें और एक बार फिर से पर्कुट करें।
रेडियोग्राफिक संकेत:
· यदि थोड़ा तरल पदार्थ (1000 मिलीलीटर तक) है, तो कुछ भी नहीं देखा जा सकता है।
एक साइनस में द्रव संचय देख सकता है।
· यदि तरल पदार्थ 1000 मिलीलीटर से अधिक है, तो इसमें एक सजातीय अंधेरा है
फुफ्फुस गुहा, एक तिरछे ऊपरी स्तर के साथ। हमेशा ऐसा नहीं होता है।
· डिफ्यूज़ लिक्विड फैलाना
· मीडियास्टिनल अंगों का विरोधाभासी विस्थापन
निदान करने के लिए सबसे मुश्किल बाएं तरफा संयोग है। यहां आपको जरूरत है
के बीच की दूरी के लिए (विशेष रूप से बेसल प्लेसी के लिए) ध्यान देना
फेफड़े और हवा के बुलबुले की निचली सीमा (आमतौर पर 2 सेमी से अधिक नहीं, साथ
द्रव संचय इस दूरी को स्पष्ट रूप से बढ़ाता है)। इंटरलॉबर के साथ
फुफ्फुस या प्रवाह - फिर यह इन स्थितियों के तहत एक द्विध्रुवीय छाया है
साइड शॉट की आवश्यकता।
यदि फुफ्फुस गुहा में हवा दिखाई देती है, तो एक क्षैतिज
द्रव का स्तर। डायग्नोस्टिक्स कठिन है जब द्रव पूरे भरता है
फुफ्फुस गुहा। पूरे गुहा का कालापन होता है: कुल मिलाकर
निमोनिया, छाती की गुहा के आधे हिस्से का विस्मरण, जिसकी वजह से एटलेटिसिस होता है
अर्बुद। जब छाती के एक आधे हिस्से में तरल पदार्थ होता है, तो अंगों
विस्थापित किया जाता है, और यदि यह एटलेटिसिस है, तो अंगों को स्थानांतरित कर दिया जाता है
हार का पक्ष।
कुल निमोनिया के साथ - कोई पूर्ण अंधकार नहीं, यह आवश्यक है
डायनामिक्स में चित्र लें।
यदि इन परीक्षाओं में मदद नहीं मिली, तो सीटी का सहारा लेना आवश्यक है
अतिक्रमित pleurisy अल्ट्रासाउंड में मदद करता है।
यदि द्रव की उपस्थिति का तथ्य स्थापित होता है, तो अगले चरण पर आगे बढ़ें -
फुफ्फुस द्रव की प्रकृति की स्थापना का चरण, जो उत्पन्न होता है
फुफ्फुस पंचर।
ट्रांस्यूडेट और एक्सयूडेट के विभेदक निदान के लिए एल्गोरिदम:
यदि एक ट्रांसड्यूस की स्थापना की जाती है, तो कारणों को प्रस्तुत करना मुश्किल नहीं है:
1. हृदय की विफलता
2. नेफ्रोटिक सिंड्रोम: ग्लोमेरुलोनेफ्राइटिस,
3. सिरोसिस
4. Myxedema
5. फुफ्फुसीय अन्त: शल्यता, रोधगलन-निमोनिया और बहाव के गठन के साथ
6. सारकॉइडोसिस
अंतर्निहित बीमारी का इलाज करना आवश्यक है।
यदि एक्सयूडेट की स्थापना की जाती है, तो एक्सयूडेट की एटियलजि अधिक विविध है।
1. पहला स्थान - नियोप्लाज्म: फुफ्फुस का मेटास्टैटिक घाव,
प्राथमिक फुफ्फुस ट्यूमर - मेसोथेलियोमा।
2. संक्रामक रोग:
· एनारोबिक वनस्पतियां
· क्षय रोग (20-50%)
· जीवाणु रहित
· न्यूमोकोकस। निमोनिया के समानांतर में विकसित हो सकता है
पैराफॉनिक (निमोनिया के साथ मिलकर विकसित) और मेटाफॉनिक
(निमोनिया के बाद) फुफ्फुसा।
· स्टेफिलोकोकस। यह मुख्य रूप से फुफ्फुस शोफ के कारण होता है।
· माइकोप्लाज्मा
· फ्रीडलैंडर छड़ी
· Pyocyanic stick, E. coli
· फंगल
· एस्परगिलोसिस
· उम्मीदवार
· ब्लास्टोमाइकोसिस
3. फुफ्फुसीय अन्त: शल्यता
4. पाचन तंत्र के रोग: तीव्र और पुरानी अग्नाशयशोथ, ट्यूमर
अग्न्याशय, सबफ्रैनिक फोड़े, ग्रासनली वेध
5. संयोजी ऊतक के प्रणालीगत रोग: एसएलई, संधिशोथ।
6. प्रणालीगत वास्कुलिटिस: पेरिआर्थराइटिस नोडोसा
7. एलर्जी रोग: पोस्टिनफर्क्शन एलर्जी सिंड्रोम,
दवा एलर्जी
8. अन्य बीमारियां और स्थितियां: एस्बेस्टॉसिस, सारकॉइडोसिस, यूरीमिया, विकिरण
चिकित्सा, काइलोथोरैक्स, हेमोथोरैक्स, इलेक्ट्रोबर्न आदि।
तीसरा चरण - फुफ्फुस के एटियलजि की स्थापना।
सामान्य फुफ्फुस द्रव की संरचना:
फुफ्फुस द्रव की सामान्य रचना।
विशिष्ट गुरुत्व 1015
रंग - पुआल पीला
पारदर्शिता - पूर्ण
गैर चिपचिपा
बिना गंध
सेल संरचना:
मिमी 3 में लाल रक्त कोशिकाओं की कुल संख्या 2000-5000
कुल ल्यूकोसाइट गिनती 800-900 मिमी 3
10% तक न्यूट्रोफिल
1% तक ईोसिनोफिल
1% तक बेसोफिल
23% तक लिम्फोसाइट्स
एंडोथेलियम 1% तक
5% तक प्लाज्मा कोशिकाएं
प्रोटीन 1.5 - 2 ग्राम प्रति 100 मिलीलीटर (15-25 ग्राम / लीटर)।
LDG 1.4 - 1.7 mmol / l
ग्लूकोज 20-40 मिलीग्राम प्रति 100 मिलीलीटर (2.1 - 2.2 मिमीोल / एल)
फुफ्फुस द्रव की उपस्थिति का आकलन करने के लिए एल्गोरिथ्म:
· यदि द्रव खूनी है, तो हेमटोक्रिट का निर्धारण किया जाना चाहिए -
· यदि हेमटोक्रिट 1% से अधिक है - तो आपको ट्यूमर, चोट,
फुफ्फुसीय अन्त: शल्यता।
· 50% से अधिक एक स्पष्ट हेमोथोरैक्स है जिसमें तत्काल जल निकासी की आवश्यकता होती है।
· पारदर्शिता
पूर्ण पारदर्शिता - आपको जैव रासायनिक के साथ आगे बढ़ने की आवश्यकता है
अध्ययन - ग्लूकोज और एमाइलेज का स्तर:
· यदि ग्लूकोज का स्तर कम हो जाता है, तो सबसे अधिक संभावना है
एक असाध्यता या तपेदिक है।
· यदि एमीलेज़ का स्तर बढ़ जाता है - अधिक संभावना अग्नाशय विकृति
ग्रंथि या घेघा रोग (कैंसर)।
· यदि एमाइलेज और ग्लूकोज का स्तर सामान्य है, तो जाएं
फुफ्फुस तरल पदार्थ की कोशिका संबंधी परीक्षा।
· टर्बिड - काइलोथोरैक्स या स्यूडोकोइलोथोरैक्स - लिपिड्स की जांच होनी चाहिए
· यदि कोलेस्ट्रॉल के क्रिस्टल का पता लगाया जाता है - स्यूडोकोइलोथोरैक्स
· यदि ट्राइग्लिसराइड क्रिस्टल पाए जाते हैं - तोलोथोरैक्स, जो हमेशा होता है
मुख्य लसीका पथ के घाव का एक परिणाम है
साइटोलॉजिकल परीक्षा:
· स्क्वैमस सेल कार्सिनोमा के लिए - एक सकारात्मक परिणाम दुर्लभ है
· लिम्फोमा के साथ अधिक बार एक सकारात्मक प्रतिक्रिया - 75%, विशेष रूप से साथ
हिस्टियोसाइटिक लिम्फोमा, 20% में - लिम्फोग्रानुलोमैटोसिस।
सेल संरचना का निर्धारण:
· ल्यूकोसाइट्स की प्रबलता - निमोनिया के साथ तीव्र फुफ्फुसावरण -
parapneumonic pleurisy। यदि कोई निमोनिया नहीं है, तो सीटी का प्रदर्शन किया जाना चाहिए,
थोरैकोस्कोपी, फेफड़े का स्कैन, फुफ्फुस बायोप्सी।
· मोनोन्यूक्लियर कोशिकाओं की प्रबलता द्रव का दीर्घकालिक संचय है।
एक और खोज आवश्यक रूप से एक फुफ्फुस बायोप्सी (डबल) है - के उद्देश्य से
घातक ट्यूमर या तपेदिक की परिभाषा। यदि निदान नहीं है
द्विपक्षीय डबल फुफ्फुस बायोप्सी के बाद स्थापित किया गया, फिर सहारा लिया गया
सीटी स्कैन, फेफड़ों की स्कैनिंग, संदिग्ध प्रतिक्रिया एंजियोग्राफी के साथ। पर
फेफड़ों के स्कैन से एम्बोलिज्म का पता चल सकता है।
दिल की विफलता के साथ ट्रांसड्यूड के लक्षण।
दिल की विफलता में ट्रांसड्यूट अधिक आम है: शिकायतें
रोगी, संचार विफलता के संकेत। रेडियोलॉजिकल निष्कर्ष:
दोनों गुहाओं में समान मात्रा में द्रव का द्विपक्षीय संचय। पर
एक तरफा संचय, या असमान स्तर - करना सुनिश्चित करें
फुफ्फुसीय पंचर, क्योंकि फुफ्फुस का कारण हो सकता है। निदान
हृदय की विफलता फेफड़ों के कैंसर के निदान को नहीं रोकती है।
यदि फुफ्फुस गुहाओं में ट्रांसुडेट लंबा है, तो संख्या
इसमें प्रोटीन को बढ़ाकर एक्सुडेट पुतलियों के साथ बढ़ाया जा सकता है!
यकृत के सिरोसिस के साथ ट्रांसुडेट के लक्षण। जब सिरोसिस द्रव में
फुफ्फुस गुहा जलोदर के साथ अधिक आम है। के विपरीत संयोग
दिल की विफलता असफलता एक या दो तरफा हो सकती है।
यकृत सिरोसिस में फुफ्फुस बहाव के गठन का तंत्र:
1. रक्त प्लाज्मा के ऑन्कोटिक दबाव को कम करना।
2. सबसे अधिक संभावना - उदर से जलोदर तरल पदार्थ का प्रवेश
लसीका वाहिकाओं के माध्यम से या डायाफ्राम में दोष के माध्यम से वक्षीय गुहा। पर
तनावपूर्ण जलोदर से पेट में दबाव बढ़ जाता है, डायाफ्राम
स्ट्रेचिंग और स्ट्रेचिंग से डायाफ्राम माइक्रोएफ़ेक्ट्स का निर्माण होता है,
जिसके माध्यम से द्रव छाती गुहा में प्रवेश करता है।
निदान मुश्किल है: थोरैकोसेंटेसिस और लैप्रोसेन्टेसिस का संचालन करना आवश्यक है
उसी समय। इसी समय, दोनों तरल पदार्थों में एक कम सामग्री होगी।
प्रोटीन, एलडीएच का निम्न स्तर। जलोदर के साथ फुफ्फुस गुहा में तरल हो सकता है
खूनी होना, जो मुख्य कारकों के विकास के उल्लंघन के साथ जुड़ा हुआ है
जिगर की क्षति के कारण जमावट।
सबसे आम exudates के लक्षण:
नियोप्लाज्म के लिए एक्सयूडेट:
मेटास्टेसिस के कारण:
· ज्यादातर अक्सर परिधीय फेफड़े के कैंसर, कैंसर का मेटास्टेसाइज करता है
स्तन ग्रंथि, लिंफोमा। प्राथमिक ट्यूमर 14% में स्थापित नहीं है।
घातक ट्यूमर में फुफ्फुस बहाव के गठन का तंत्र।
· प्रत्यक्ष ट्यूमर प्रभाव:
1. फुलेरा में ट्यूमर के मेटास्टेसिस (फुफ्फुस वाहिकाओं की पारगम्यता बढ़ जाती है
और लसीका संवहनी अवरोध होता है)।
2. मीडियास्टिनल लिम्फ नोड्स को नुकसान (लिम्फेटिक बहिर्वाह में कमी)
3. वक्ष वाहिनी की रुकावट (काइलोथोरैक्स के लगातार विकास के साथ)।
4. ब्रोन्कस की रुकावट (कम अंतःस्रावी दबाव)।
5. पेरीकार्डियम की हार।
· मध्यस्थता प्रभाव
6. मेटास्टेटिक जिगर की क्षति के कारण हाइपोप्रोटीनेमिया
7. संवहनी आघात
घातक ट्यूमर में फुफ्फुस द्रव की संरचना:
50% में लाल रक्त कोशिकाओं में वृद्धि, कुल संख्या 100 हजार से अधिक है।
· ईोसिनोफिलिया की विशेषता नहीं
· ग्लूकोज का स्तर तेजी से गिरता है - 60 मिलीग्राम प्रति 100 मिलीलीटर तरल के नीचे
· प्राथमिक ट्यूमर में एमाइलेज का स्तर बढ़ सकता है
अग्न्याशय।
निदान में साइटोलॉजिकल एक्सयूडेट को मदद करता है। पर
मेटास्टैटिक ट्यूमर मेटास्टेसिस आंतों के फुस्फुस और स्थानीयकरण में स्थानीयकृत होते हैं
बायोप्सी पार्श्विका फुस्फुस का आवरण ले।
डबल के बाद सीटी, ब्रोन्कोस्कोपी, ब्रोन्कोोग्राफी से गुजरना सुनिश्चित करें
खुली फुफ्फुस बायोप्सी।
फुस्फुस का आवरण का प्राथमिक घाव मेसोथेलियम में होता है। मेसोथेलियोमा
उन व्यक्तियों में अधिक बार विकसित होता है, जिनके पास एस्बेस्टस के साथ संपर्क होता है। संपर्क और के बीच की अवधि
एक ट्यूमर की घटना 20-40 वर्ष है। ये ट्यूमर अंदर विकसित हो सकते हैं
जिन बच्चों के माता-पिता का अभ्रक के साथ संपर्क था।
सौम्य और घातक मेसोथेलियोमा हैं। घातक
मेसोथेलियोमा एक साथ फुफ्फुस, पेरीकार्डियम, यकृत को प्रभावित करता है, अक्सर दिखाई देता है
फेफड़ों में परिवर्तन। मुख्य रूप से 40 से 70 साल के पुरुष बीमार हैं। पहली शिकायत
सांस की तकलीफ है, खाँसी एपिसोड, शायद ही कभी सीने में दर्द। सबसे बड़ा
रेडियोग्राफी मायने रखती है: व्यापक (अक्सर कुल) में exudates
फुफ्फुस गुहा, 50% खूनी द्रव में, स्तर में तेज कमी के साथ
ग्लूकोज। हयालूरोनिक की उच्च सामग्री के कारण द्रव चिपचिपा, चिपचिपा होता है
एसिड। सबसे अच्छा निदान विधि खुली फुफ्फुस बायोप्सी और सीटी है। महान
द्रव का कोशिका विज्ञान महत्वपूर्ण है - घातक
मेसोथेलियल कोशिकाएं, जिनकी संख्या 5-15% से अधिक है। दृष्टिकोण
प्रतिकूल, रोगियों की शुरुआत के 7-10 महीने बाद मर जाते हैं
फुफ्फुस बहाव। यदि पहले 2 चरणों में बीमारी का निदान किया जाता है, तो
कीमोथेरेपी अनुसंधान अपने जीवन और गुणवत्ता का विस्तार करता है।
सौम्य मेसोथेलियोमा - एक ट्यूमर में संयोजी ऊतक होते हैं, लेकिन
exudates, अक्सर रक्तस्रावी देता है। उपचार - सर्जिकल, रोग का निदान
अनुकूल।
पैरापॉथोनिक प्लीसीरी के साथ बाहर निकलें। सबसे आम कारण
पैरापॉनिक न्यूक्लीओसिस एक अवायवीय वनस्पति है, कम सामान्यतः न्यूमोकोकी और
ग्राम-नकारात्मक वनस्पति। फुफ्फुसावरण के दौरान पैराफॉनिक के साथ
3 चरण हैं:
चरण 1 - बाँझ द्रव अवस्था
स्टेज 2 - फाइब्रिनोपुरुलेंट
स्टेज 3 - फुफ्फुस परतों के गठन के साथ प्रवाह का संगठन
(मूरिंग), जो फुफ्फुस गुहा और फेफड़ों को पूरी तरह से नष्ट कर सकता है
कार्य करना बंद कर देता है।
पैरापॉनिक नॉन प्यूरीसी में एंटीबायोटिक दवाओं के तर्कसंगत उपयोग की आवश्यकता होती है।
अन्यथा एम्पाइमा विकसित होता है।
फुफ्फुस शोष के संक्रमण के संकेत:
1. तरल एक पुटीय गंध के साथ अशांत हो जाता है।
2. फुफ्फुस द्रव के अनुपात को बढ़ाता है।
3. माइक्रोस्कोपी से प्रोटीन और सफेद रक्त कोशिकाओं की मात्रा बढ़ जाती है।
4. जब फुफ्फुस द्रव का बीजारोपण होता है - जीवाणुओं की वृद्धि।
5. ग्लूकोज का स्तर घटने लगता है, और यदि यह 60 मिलीग्राम प्रति 100 मिलीलीटर से नीचे है,
फिर प्रक्रिया स्पष्ट रूप से एम्पाइमा में चली जाती है।
6. द्रव का पीएच कम हो जाता है।
7. एलडीएच का स्तर नाटकीय रूप से (1000 इकाइयों से अधिक) बढ़ जाता है।
तपेदिक फुफ्फुसावरण।
यदि कारण स्थापित नहीं है, तो कोई पूर्व जुवेंटीबस थेरेपी नहीं की जानी चाहिए, लेकिन
थोरैकोस्कोपी और फुफ्फुस बायोप्सी को तुरंत करना और निदान स्थापित करना बेहतर है।
अग्नाशयशोथ के साथ फुफ्फुसावरण। 17-20% मामलों में होता है। द्रव का संचय
3 तंत्र हैं:
1. डायाफ्राम के माध्यम से संक्रमण, जब भड़काऊ से बाहर निकालना
प्रभावित अग्न्याशय डायाफ्राम में प्रवेश करता है।
2. लसीका प्रणाली द्वारा।
3. अग्न्याशय और फुफ्फुस के बीच फिस्टुला का गठन
गुहा - सबसे अधिक बार।
जीर्ण अग्नाशयशोथ में सबसे अधिक बार फुफ्फुस होता है।
नैदानिक तस्वीर प्रक्रिया की प्रकृति पर निर्भर करती है: तीव्र अग्नाशयशोथ में
छाती में दर्द, सांस की तकलीफ, रेडियोग्राफ पर - छोटा
छाती के बाएं आधे हिस्से में द्रव की मात्रा, जिसे इस प्रकार पाया जाता है
अपने आंदोलन के दौरान डायाफ्राम के गुंबद की उत्तलता (ऊंचाई) और जड़ता। पर
क्रोनिक अग्नाशयशोथ अधिक बार छाती के लक्षणों को प्रबल करता है
(अधिक बार अग्नाशय के फिस्टुलस बनते हैं), एक्सयूडेट जम जाता है
एक बड़ी संख्या - व्यापक या कुल अधिकार। अध्ययन में
फुफ्फुस द्रव में एमाइलेज का बढ़ा हुआ स्तर होता है - 100 हजार से अधिक।
इकाइयों, प्रोटीन की उच्च सामग्री, एलडीएच, ल्यूकोसाइट्स की संख्या में 50 तक बढ़ जाती है